Choroba nurkowa
Synonimy
Choroba nurkowa, choroba dekompresyjna lub choroba dekompresyjna, choroba kesonowa (keson)
wprowadzenie

Najczęściej występuje choroba dekompresyjna w wypadkach nurkowych i dlatego jest również określana jako choroba nurkowa. Prawdziwy problem z chorobą dekompresyjną polega na tym Jeśli powierzchnia jest zbyt szybka, wewnątrz ciała tworzą się pęcherzyki gazu a te następnie wywołują typowe objawy. Chorobę dekompresyjną klasyfikuje się według stopnia nasilenia objawów trzy rodzaje przydzielony.
Definicja
Istnieją pewne niespójności terminologiczne. W języku angielskim choroba dekompresyjna jest znana jako Choroba dekompresyjna (DCS) lub jako choroba dekompresyjna wyznaczony. W języku niemieckim nie ma różnicy między „chorobą” a „chorobą”. Wielu lekarzy nurków również nie akceptuje tej różnicy. Innym problemem związanym z nazewnictwem, aby całkowicie wprowadzić zamieszanie, jest to, że choroba dekompresyjna również zaczęła się od DCI (incydent dekompresyjny) jest skrócona.
Pod pojęciem choroby dekompresyjnej podsumowano dwa różne podejścia do powstawania pęcherzyków gazu w organizmie. Z jednej strony mogą tworzyć się pęcherzyki gazu za dużo azotu we krwi lub w tkance (DCS). Może to być również inny gaz Hel lub wodór. Z drugiej strony, jeśli ciśnienie jest zbyt wysokie, może Łzy w środkowych naczyniach płucnych przyjść i tym samym doprowadzić do powstania Pęcherzyki powietrza w naczyniach krwionośnych (zator tętniczy pęcherzykiem gazu, AEG).
pierwotna przyczyna
Rozpuszczalność gazu w cieczy zależy od Ciśnienie otoczenia (Henry Law). Na przykład jeśli klikniesz Głębokość 30m nurkuje, wówczas ciśnienie parcjalne gazu wzrasta, a tym samym więcej gazu rozpuszcza się we krwi. Powiedz, że tak więcej rozpuszczonego azotu we krwi. Krew przenosi teraz azot do tkanki, gdzie teraz gromadzi się więcej azotu z powodu zmienionych warunków ciśnienia (Nasycenie tkanki). Różne tkanki pobierają azot z różną szybkością, w zależności od natężenia przepływu krwi. Im więcej krwi jest dostarczane do tkanki (np. mózg), tym szybciej pobiera azot, tj. H. nasycenie tkanki następuje szybciej niż np. chrząstki lub kości o słabym ukrwieniu. Plik Desaturacja podczas wynurzania, d. H. tkanka uwalnia azot z powrotem do krwi i jest on wydychany przez płuca, również w różnych tkankach. Podczas gdy mózg szybko desaturuje, kości lub chrząstki potrzebują dużo czasu. Więc podczas wspinaczki musisz zrobić Przestrzegaj zasad dekompresjiW przeciwnym razie, jeśli wynurzanie jest zbyt szybkie, ciśnienie zewnętrzne spada szybciej niż tkanki mogą ulec desaturacji. Wcześniej rozpuszczony azot i inne gazy nie pozostają już w roztworze i nie tworzą się we krwi i płynie tkankowym Pęcherzyki gazu na zewnątrz. Proces ten można porównać do spieniania butelki po napoju po pierwszym otwarciu. Powstałe pęcherzyki gazu mogą teraz zamykać się w tkance urazy mechaniczne ołów i Zatykają naczynia krwionośne podobny do skrzepliny (Zator gazowy).
Plik Na dużych wysokościach wzrasta ryzyko choroby dekompresyjnej (Nurkowanie w jeziorze górskim), ponieważ ciśnienie atmosferyczne jest tu już niższe, a gazy w roztworze jeszcze gorzej.
Plik Choroba kesonowa jest po Kesony które posłużyły do wykonania fundamentów pod filary mostów. W przeciwieństwie do wcześniej stosowanych dzwonów nurkowych, kesony pozwoliły na dłuższą pracę. Wraz z wprowadzeniem kesonów wzrosła również liczba chorób dekompresyjnych.
Astronauci są również narażeni na zwiększone ryzyko cierpieć na chorobę dekompresyjną podczas wychodzenia z kosmosu. Aby zminimalizować ryzyko, astronauci muszą spędzić noc przed wyjściem z kosmosu w komorze, w której ciśnienie jest znacznie niższe, aby mogli przyzwyczaić się do warunków niskiego ciśnienia.
Pierwsza pomoc
Jeśli istnieje podejrzenie wypadku nurkowego, należy podjąć następujące środki, ponieważ mogą one uratować życie:
Na pierwszym miejscu jest Zaalarmowanie ratowników. Jeśli jest taka możliwość, należy ją dać pacjentowi podać czysty tlen. Nieprzytomny pacjent w a Ustawienie wstrząsu (jak wiesz z kursu prawa jazdy) i sprawdź swój oddech i puls. W przypadku zatrzymania oddechu lub zatrzymania tętna należy przeprowadzić resuscytację krążeniowo-oddechową. Podczas całej procedury upewnij się, że plik Pacjent jest utrzymywany w cieple z kocami. Jeśli pacjent jest przytomny, nie należy wykonywać wstrząsu, ponieważ spowoduje to Ciśnienie śródczaszkowe może wzrosnąć, ale stabilna pozycja boczna lub wolisz położyć się na plecach. Ratownicy powinni rozpocząć terapię infuzyjną płynem 500ml - 1000ml oraz zabieg w komorze ciśnieniowej tlenem hiperbarycznym.
Choroba dekompresyjna typu I.
Z chorobą dekompresyjną typu I (DCS I) są dotyczy to głównie tkanek, które mają mniejszy przepływ krwitakich jak skóra, mięśnie, kości i stawy. Objawy pojawiają się w 70% przypadków w pierwszej godzinie po nurkowaniu. Opisano jednak również przypadki, w których objawy DCS I nadal występowały po 24 godzinach. Pokaż na skórze niebiesko-czerwone przebarwienie z obrzęk i silny Swędzenie (pchły nurkowe) spowodowane zablokowaniem małych naczyń krwionośnych i limfatycznych. W mięśniach powodują go bąbelki ciągnięcie bólu i a Wrażliwość na nacisk. Trwa to kilka godzin, a następnie zamienia się w objawy bólu mięśni. W kościach, stawach i więzadłach na pierwszy plan wysuwa się ból i ograniczona ruchomość. Najczęściej dotyczy to stawu kolanowego. Ból stawów nazywa się „zakręty " wyznaczony. Pochodzą one od pracowników kesonów, którzy cierpieli na chorobę zawodową i mieli zgarbioną postawę (angielskie „zginać” = „zginać”).
Z DCS I wystarczy jeden leczenie czystym tlenem ustąpić objawów. Ponieważ DCS I jest często prekursorem niebezpiecznego DCS II, nadal powinien być poddawany obróbce w komorze ciśnieniowej.
Choroba dekompresyjna typu II
DCS II wpływa na mózg, rdzeń kręgowy i ucho wewnętrzne. Tutaj bezpośrednie tworzenie się pęcherzyków gazu w samej tkance jest nie tyle przyczyną uszkodzenia, co przyczyną Zator gazowyco prowadzi do okluzji małych naczyń. Uszkodzenie mózgu może powodować bardzo różne objawy w zależności od miejsca okluzji. To też może Zmętnienie świadomości aż do Utrata przytomności z porażeniem oddechowym chodź. To też może Paraliż rąk lub nóg przyjdź lub całkowicie do hemiplegii. Obustronne porażenie rdzenia kręgowego, Zaburzenia czucia lub Zaburzenia układu moczowego i odbytnicy. Zamknięcia w rdzeniu kręgowym pojawiają się nieco później niż w mózgu. Objawy mogą się również z czasem pogorszyć (początkowo tylko dyskomfort w paluchu, prowadzący do paraliżu). Jeśli zator zaburza krążenie krwi w uchu wewnętrznym, prowadzi do nudności z wymiotami, zawrotami głowy i Dzwonienie w uszach.
Choroba dekompresyjna typu III
W ramach DCS III Długotrwałe uszkodzenia sklasyfikowany.Rozpoznane choroby zawodowe nurków obejmują aseptyczna martwica kości (AON, zniszczenie tkanki kości, które nie było spowodowane infekcją), Upośledzenie słuchu, Uszkodzenie siatkówki i awarie neurologiczne po nierozwiązanym DCS II.
Incydent z nadciśnieniem płucnym AGE (tętniczy zator gazowy)
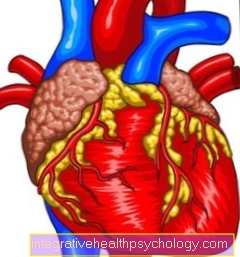
Jeśli ciśnienie jest zbyt wysokie, pęcherzyki pękają, a powietrze zostaje połączone z naczyniem krwionośnym, powodując tworzenie się pęcherzyków w naczyniach krwionośnych i zatykanie tętnic jak skrzeplina. Objawy są podobne do DCS II, dodatkowo może dojść do zawału serca z powodu niedrożności tętnic wieńcowych.
Możesz być także zainteresowany tym tematem: Zator powietrzny
Zapobieganie i czynniki ryzyka
Do każdego nurkowania odpowiedni Prędkości wynurzania i Zasady dekompresji Być respektowanym. Zminimalizuje to ryzyko choroby dekompresyjnej. Jednak przy pewnych czynnikach ryzyka, pomimo przestrzegania zasad dekompresji, może wystąpić choroba dekompresyjna.
Szczególnie zagrożone są osoby z następującymi czynnikami ryzyka.
Wysoki wiek
Zakażenia górnych dróg oddechowych
Wysokie ciśnienie krwi (nadciśnienie)
gorączka
cukrzyca
Osoby, które są prawie odwodnione (odwodnione) z powodu niewystarczającego spożycia płynów lub nadmiernej utraty płynów (ciężka biegunka)
alkohol
Nałogowi palacze
Otyłość
naprężenie
zmęczenie
zbolały
historia
Z Zależność między ciśnieniem a rozpuszczalnością gazów w cieczach została założona w 1670 roku przez Roberta Boyle'a. Jednak dopiero w 1857 r. Teoria zatorowości gazowej jako przyczyny choroby dekompresyjnej została ustalona przez Felixa Hoppe-Seylera. Następnie przeprowadzono dalsze badania dotyczące głębokości i czasu nurkowania. Jednak dopiero w 1878 roku ukazał się pierwszy podręcznik dla nurków Paula Berta i zalecenie, aby dla każdego baru obniżenia ciśnienia przestrzegać czasu dekompresji wynoszącego 20 minut. Zalecenie to obowiązywało przez następne 30 lat. Poprzez eksperymenty na owcach John Scott-Haldane odkrył, że istnieją różne tkanki, które nasycają się i desaturują w różnym tempie. Był pierwszym, który przyniósł tabele dekompresji dla różnych klas tkanek. Jednak jego stoły dotarły tylko do głębokości 58 m. Tabele te stanowiły podstawę badań przez następne 25 lat. Haldane przyjął bardzo prosty model jako podstawę swoich tabel. Założył, że stopień nasycenia lub desaturacji zależy tylko od przepływu krwi. W kolejnych latach prowadzono badania mające na celu dopracowanie całości i obliczenie jej dla większych głębokości. W 1958 roku najpopularniejsze były stoły Marynarki Wojennej Stanów Zjednoczonych. Oparto je na 6 klasach tkanek i zmiennych czynnikach przesycenia.
Tabele nurkowe zostały ostatecznie zastąpione komputerami nurkowymi, które mogły rejestrować procesy podczas nurkowania w znacznie bardziej złożony sposób. Ale nawet komputery nie mogą wykluczyć wszystkich zagrożeń, ponieważ nie są w stanie uchwycić wszystkich złożonych procesów zachodzących w organizmie. Wciąż trwają badania mające na celu lepszą kontrolę tworzenia się mikropęcherzyków.







.jpg)