przeszczep
definicja
Przeszczepianie materiału organicznego nazywa się przeszczepem. Mogą to być narządy, ale także inne komórki lub tkanki, takie jak skóra lub całe części ciała. Przeszczep może pochodzić od samego pacjenta lub od innej osoby. Rozróżnia się dawstwo od żywych dawców i pośmiertne dawstwo narządów, przy czym dawstwo żywych dawców jest dozwolone tylko od bliskich krewnych.
Przeszczep jest konieczny, jeśli dany narząd jest nieodwracalnie nieoperacyjny. Dla pacjentów, których to dotyczy, przeszczep jest często jedyną szansą na przeżycie.
Jest wyraźnie większe zapotrzebowanie na narządy dawców niż narządy dostępnedlatego należy jasno określić sposób dystrybucji narządów dawcy. W Niemczech jest to obsługiwane przez Ustawa o przeszczepach regulowane. Warunkiem przyjęcia narządu dawcy jest umieszczenie pacjenta na liście oczekujących przez lekarza prowadzącego. W zależności od pilności i szansy na powodzenie przydziela się rangi, a tym samym narządy dawców. W Europie istnieje kilka organizacji zajmujących się mediacją w zakresie sekcji zwłok narządów od dawców w całej Europie.
Jest jeden w Niemczech Karta darowizny narządów. Daje Ci to możliwość podjęcia decyzji przed śmiercią, czy chcesz zostać dawcą, czy odmówić pobrania narządu.
Po pomyślnie przeprowadzony przeszczep narządu, pacjent musi regularnie przyjmować określone leki, tzw Immunosupresanty, przez jeden Reakcja odrzucenia jest tłumiony.
Co należy wziąć pod uwagę?
Po przeszczepie czy jest to wymagane regularne wizyty kontrolne Być respektowanym. Służą one do zidentyfikowania możliwych późnych skutków lub reakcji i zrobienia czegoś z tym. Bezpośrednio po operacji ważne jest, aby lekarz powiedział pacjentowi, jak powinien zachowywać się z przeszczepem w życiu codziennym i jakie Lek trzeba je regularnie brać. Obejmuje to przede wszystkim leki immunosupresyjnektóre zapewniają, że przeszczep pozostaje funkcjonalny i nie jest odrzucany przez własną reakcję obronną organizmu. Przez regularne kontrole lek można optymalnie dostosować.
Dzięki tej terapii immunosupresyjnej hamuje obronę organizmu przed infekcjami. Dlatego biorcy przeszczepów są wyjątkowi podatny na choroby bakteryjne i wirusowe. Bezpośrednio po operacji ważne jest, aby świeżo operowane osoby były jak najlepiej chronione przed zarazkami. Przydatny jest ochraniacz na usta, który zapobiega przenoszeniu bakterii przez infekcję kropelkową. W przypadku pojawienia się objawów infekcji należy natychmiast skonsultować się z lekarzem, ponieważ mogą one być bardzo poważne dla pacjenta.
Immunosupresanty
ZA terapia medyczna z lekami immunosupresyjnymi jest po każdym przeszczepie wymagany. Te leki tłumią system obronny organizmu. Układ odpornościowy jest odpowiedzialny za rozpoznawanie ciał obcych i podejmowanie aktywnych działań przeciwko nim. W przypadku bakterii czy wirusów jest to również sensowne i przydatne. Jednak przeszczepiony narząd jest również ciałem obcym i tak samo jest traktowany przez układ odpornościowy. Bez dalszych działań narząd dawcy zostałby zniszczony stają się. Aby jednak temu zapobiec, układ odpornościowy hamuje własny system obronny organizmu i nie jest skierowany przeciwko przeszczepionemu narządowi.
Wadą jest to, że zmienia się wtedy układ odpornościowy również nie przeciwko innym ciałom obcymjak układają się bakterie. Zatem są to pacjenci, którzy przyjmują leki immunosupresyjne bardzo podatny na infekcje bakteryjne i wirusowe, a także w przypadku chorób grzybiczych. Należy zabezpieczyć się przed drobnoustrojami, szczególnie bezpośrednio po zabiegu.
Istnieje kilka leków stosowanych w immunosupresji. Najwyższą dawkę podaje się w okresie bezpośrednio po przeszczepie narządu, ponieważ wtedy ryzyko odrzucenia przeszczepu jest największe.
Ryzyka
W zależności od wielkości i długości zabiegu chirurgicznego istnieje ryzyko, że w trakcie i po operacji Krwawienie pojawić się. Często chirurdzy muszą przeciąć duże naczynia krwionośne podczas przeszczepu narządu i zszyć je do nowego narządu. Ponadto ryzyko to infekcja podniesiony.
Po przeszczepie największe ryzyko to jedno Odrzucenie narządu przez własny system obronny organizmu. Dzieje się tak, gdy komórki odpornościowe rozpoznają przeszczepiony narząd jako ciało obce i niszczą go. Z tego powodu a Terapia immunosupresyjna jest bardzo ważnaosłabienie układu odpornościowego. Takie odrzucenie może nastąpić zaraz po operacji, kilka tygodni później, a nawet lata po przeszczepie.
Przy dawce żywej istnieje dodatkowe ryzyko, że osoba zdrowa będzie narażona na sytuację ryzyka, czyli operację, a powikłania mogą wystąpić w trakcie lub po zabiegu.
Rodzaje przeszczepów
Przeszczep nerki
W a Przeszczep nerki nerka dawcy jest wszczepiana pacjentowi z chorobą nerek. Jest to konieczne, gdy obie nerki chorego nie działają. Może tak być z powodu różnych chorób. Obejmujący Cukrzyca, Kłębuszkowe zapalenie nerek, Skurczone lub torbielowate nerki, poważne uszkodzenie tkanek spowodowane zatrzymaniem moczu lub stwardnienie rozsiane nerek, w którym nerki są uszkadzane przez wysokie ciśnienie krwi.
W Niewydolność nerek pacjent może najpierw skontaktować się z dializa połączony. To jest maszyna, która pełni funkcję nerek. Regularne podłączanie do dializy niesie jednak znaczne ograniczenia w życiu codziennym, dlatego często jedyną obiecującą opcją jest przeszczep nerki.
Przeszczep nerki może być jednym i drugim Żywa darowizna jak również darowizna pośmiertna wejść na afisz. Ponieważ zdrowa osoba ma dwie funkcjonujące nerki, może oddać jedną z nich bez ograniczeń. Nerka jako żywy przeszczep okazała się znacznie trwalsza i bardziej funkcjonalna niż przeszczepy od zmarłego. Większość przeszczepów pochodzi jednak od zmarłego. Średnio po około 15 latach przeszczepiona nerka zaczyna tracić funkcję i wymagany jest nowy przeszczep.
Po operacji położono Cewnik moczowy około 5 do 6 dni do odprowadzania moczu, aby szwy na pęcherzu mogły się zagoić. Jeśli przeszczepiona nerka nie działa od razu i wytwarza mocz, może być konieczne leczenie dializami przez kilka dni.
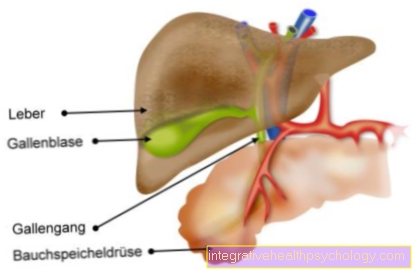
Przeszczep wątroby
ZA Przeszczep wątroby jest u pacjentów z przewlekłą lub ostrą Niewydolność wątroby niezbędny. Najczęstszym powodem umieszczania pacjentów na liście oczekujących na dawcę wątroby jest marskość wątroby. Ale także poprzez leki lub zapalenie wątroby może Marskość wątroby wywołane i konieczne jest przeszczepienie. Inne powody przeszczepu wątroby to Guzy, choroby naczyniowe lub wrodzone choroby metaboliczne w jaki sposób Hemochromatoza lub inne.
Większość narządów dawców pochodzi od zmarłego. Jednak możliwe jest również, że tylko jeden Część wątroby przeszczepiona który jest pobierany od żywego dawcy. Te częściowe darowizny wątroby można znaleźć głównie z rodzicamikto to ma ofiaruj swojemu dziecku. Jest to również możliwe z rozszerzeniem wątroba dawcy pośmiertna the Organy do udostępnienia. Większa część jest następnie sadzona u osoby dorosłej, mniejsza u dziecka. Ta procedura nazywa się Rozszczepiona wątroba. 10-letnie przeżycie pacjenta, który otrzymał wątrobę od dawcy, wynosi około 70%.
Przeszczep płuc
Aby dostać się do Lista oczekujących Konieczność ustawienia dla płuca dawcy ostateczna niewydolność płuc obecna, która wymaga leczenia niewydolności oddechowej przez całe życie. W większości przypadków tak jest przewlekła obturacyjna choroba płucprowadzące do takiej niewydolności narządów. Ale także inne choroby, takie jak Mukowiscydoza, Zwłóknienie płuczapalenie pęcherzyków płucnych (Alveolitis), Sarkoid lub wysokie ciśnienie krwi w krążeniu płucnym (nadciśnienie płucne) mogą być przyczyną przeszczepu płuc. Przeszczep płuc może być albo przeprowadzane z jednej lub obu stron stają się. W niektórych przypadkach oprócz płuc upośledzona jest również funkcja serca. Wtedy konieczny jest połączony przeszczep serca i płuc.
Ponieważ tylko bardzo niewielu płuc dawców są dostępne, kryteria, według których są przyznawane, są odpowiednio surowe. Pacjenci nie mogą mieć żadnych innych poważnych chorób i muszą mieć mniej niż 60 lat, aby wykonać jednostronny przeszczep, lub mniej niż 50 lat, aby obustronny przeszczep kwalifikował się jako biorcy. Ponadto oczekiwana długość życia musi być krótsza niż 18 miesięcy.
Plik Średnia długość życia po pomyślnie przeszczepionym płucu kłamie około 5 do 6 lat po operacji. Pierwsze dwa do trzech tygodni po zabiegu są bardzo krytyczne i często się zdarza Reakcje odrzucenia.
Transplantacja serca
ZA Transplantacja serca pojawia się wątpliwość, czy serce pacjenta jest poważnie upośledzone i nie można go już poprawić za pomocą środków terapeutycznych. Większość przeszczepów serca dotyczy pacjentów z Niewydolność serca (Niewydolność serca), co jest spowodowane zapaleniem mięśnia sercowego (Kardiomiopatia). W rzadkich przypadkach możesz również Zastawkowa choroba serca lub wrodzone wady serca wymagają przeszczepu serca.
Jako dawcy przyjmowani są tylko zmarli, którzy nie cierpieli wcześniej na chorobę serca. Ponadto Wielkość serca dawcy i biorcy jest zgodna. Ponieważ czas oczekiwania na znalezienie odpowiedniego serca dawcy jest często bardzo długi, można ominąć pompy serca które wspomagają funkcję pompującą mięśnia sercowego.
W niektórych przypadkach oprócz serca pacjenta nieodwracalnie uszkadzane są również płuca. Wtedy trzeba połączony przeszczep serca i płuc wejść na afisz.
Często tak się dzieje Reakcje odrzucenia po operacji. W pierwszym roku po operacji średnio co dziesiąty pacjent umiera z sercem dawcy.
Przeszczep trzustki
Aby zostać dopuszczonym do przeszczepu trzustki, pacjent musi się skontaktować Cukrzyca typu I. Ponieść. Trzustka nie może już wytwarzać insuliny i pacjent musi wymaga dializy znajdować się na liście oczekujących na pobranie trzustki.
Często z powodu cukrzycy typu I. Uszkodzenie naczyń występują, które powodują przede wszystkim uszkodzenie nerek, całkowita niewydolność nerek może spowodować połączony przeszczep nerki trzustki jest wymagane.









.jpg)