Choroba niedokrwienna serca (CHD)
Synonimy w szerszym znaczeniu
Choroba niedokrwienna serca, zwężenie tętnicy wieńcowej, Angina pectoris, Zespół wieńcowy, ucisk w klatce piersiowej, dyskomfort w lewej klatce piersiowej
wysokie ciśnienie krwi, Zawał serca
Język angielski: choroba wieńcowa, choroba wieńcowa serca
definicja
Jeśli tam jest choroba niedokrwienna serca (CHD) czy naczynia wieńcowe (Tętnice wieńcowe), przez który mięsień sercowy jest zaopatrywany w tlen i składniki odżywcze, obkurcza się. Zmniejsza się przepływ krwi w naczyniach wieńcowych, przez co serce jest niedostatecznie zaopatrzone.
Jest to najczęstsza przyczyna choroby wieńcowej serca w krajach rozwiniętych Miażdżyca tętnic (tak zwana. Stwardnienie tętnic) naczyń wieńcowych. Ściany naczynia twardnieją, naczynie traci swoją elastyczność, a średnica naczynia maleje. Ograniczenie przepływu krwi prowadzi do niewydolności wieńcowej, tj. the Tętnice wieńcowe nie może już zaspokoić zapotrzebowania serca na tlen; istnieje dysproporcja między podażą a zapotrzebowaniem na tlen Mięsień sercowystąd niedokrwienie mięśnia sercowego, tj. wada lub Niedostateczny dopływ tlenu do sercawystępuje.
.jpg)
Częstość występowania i częstość występowania CHD w populacji
W uprzemysłowionych zachodnich krajach choroba wieńcowa i jej konsekwencje są najczęstszą przyczyną zgonów. Prawdopodobieństwo wystąpienia choroby wieńcowej w ciągu całego życia wynosi 30% dla mężczyzn i 15% dla kobiet.
Ból w klatce piersiowej (dławica piersiowa) lub zawał serca są często pierwszymi objawami zwężenia tętnic wieńcowych.
przyczyny
Choroba wieńcowa występuje jako część procesu chorobowego o wielu przyczynach. Oznacza to, że rozwój choroby uwarunkowany jest różnymi przyczynami. Ważną rolę odgrywają w tym tak zwane czynniki ryzyka sercowo-naczyniowego.
Palenie, nadwaga, cukrzyca i wysoki poziom lipidów we krwi zwiększają ryzyko rozwoju choroby wieńcowej. Za główną przyczynę choroby uważa się zwapnienie tętnic (zwane arteriosklerozą). W przypadku CHD naczynia serca ostatecznie zwężają się. Tętnice wieńcowe to naczynia krwionośne, które otaczają serce jak wieniec i dostarczają mu tlen. Zwężenie ścian serca spowodowane jest odkładaniem się tłuszczu i wapnia, tzw. Blaszkami. Z powodu tych zwężeń dotknięte chorobą części serca nie mogą już być odpowiednio zaopatrzone w tlen. Jest to często szczególnie wyraźne podczas wysiłku fizycznego i pojawiają się objawy.
Więcej informacji na ten temat znajdziesz tutaj: Przyczyna choroby wieńcowej
Typowe czynniki ryzyka
-
Palić
-
Mały ruch
-
Niezdrowa dieta
-
Otyłość
-
Trwale wysoki poziom lipidów we krwi (szczególnie wysoki cholesterol LDL i niski cholesterol HDL)
-
Cukrzyca (cukrzyca)
-
Wysokie ciśnienie krwi (nadciśnienie tętnicze)
-
Stres, napięcie emocjonalne
-
Podwyższony wiek
-
Dziedziczna predyspozycja do stwardnienia tętnic (arterioskleroza)
Może Cię również zainteresować: Dieta na choroby serca
Jaką rolę odgrywa alkohol?
Spożywanie alkoholu na ogół nie jest zabronione w chorobie wieńcowej serca. Z chorobą należy od czasu do czasu uzgodnić umiarkowane spożycie od 1 do 2 kieliszków wina lub piwa. Zwiększone spożycie alkoholu nie prowadzi bezpośrednio do zawału serca, ale nadal jest niezdrowe.
Alkohol sprzyja rozwojowi otyłości i wpływa na niektóre leki.
Niektórzy naukowcy zalecają sporadyczne spożywanie alkoholu, ponieważ obniża to ryzyko sercowo-naczyniowe. Mówi się o 25 gramach dziennie dla mężczyzn i 15 gramach dla kobiet, chociaż w żadnym wypadku nie powinno się pić każdego dnia.
Objawy
Angina pectoris
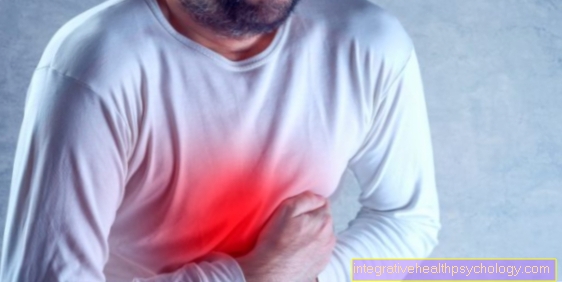
Dławica piersiowa jest typowym objawem choroby niedokrwiennej serca (dolegliwości dławicowe). Zwykle tępy, uciskający ból jest zlokalizowany przez pacjenta za mostkiem i często obejmuje pierścień wokół klatki piersiowej. Często pacjenci zgłaszają napromieniowanie bólu ramion, głównie lewego ramienia. U kobiet ból w nadbrzuszu występuje częściej niż u mężczyzn, co może być mylnie rozumiane jako dolegliwości żołądkowo-jelitowe (dolegliwości żołądkowo-jelitowe).
Istnieją dwie formy dławicy piersiowej:
- Stabilna dławica piersiowa: Objawy występują regularnie, po pewnych obciążeniach lub czynnościach i trwają kilka minut. Czynnikami wyzwalającymi mogą być wysiłek fizyczny i emocjonalny, przeziębienie lub pełny żołądek.
Ból ustępuje szybko po podaniu leków (preparatów nitro) i / lub podczas odpoczynku fizycznego i ma stałą intensywność od ataku do ataku. - Niestabilna dławica piersiowa: ta forma bólu w klatce piersiowej, która występuje z powodu niedostatecznego zaopatrzenia mięśnia sercowego w tlen, jest również określana jako zespół przed zawałem i łączy się z ostrym zawałem mięśnia sercowego, tworząc zespół wieńcowy.
Ból związany z niestabilną dławicą piersiową jest silniejszy niż w przypadku stabilnej dławicy piersiowej i może również wystąpić podczas spoczynku. Możliwe jest również, że niestabilna dławica rozwinie się ze stabilnej. Niestabilne dolegliwości pektanginalnych są trudniejsze do opanowania przy stosowaniu leków niż przy stabilnej postaci dławicy piersiowej. Często intensywność, częstotliwość i czas trwania napadów bólu zwiększają się wraz z postępem choroby wieńcowej.
W 20% przypadków niestabilna dławica zamienia się w zawał serca, dlatego konieczne jest monitorowanie i badanie pacjenta w szpitalu: zawał serca należy wykluczyć za pomocą środków diagnostycznych, ponieważ samo to nie można odróżnić od niestabilnej dławicy piersiowej z powodu podobnych objawów klinicznych jest.
Klasyfikacja dławicy piersiowej:
Canadian Cardio-Vascular Society klasyfikuje dławicę piersiową zależną od wysiłku na cztery stopnie:
- Stopień I: Pacjenci nie skarżą się pod normalnym stresem. Występują przy bardzo silnym lub długotrwałym wysiłku.
- Stopień II: Dolegliwości dławicowe wpływają na pacjenta tylko umiarkowanie podczas normalnych czynności.
- Stopień III: Wydajność pacjenta jest wyraźnie ograniczona z powodu bólu w klatce piersiowej.
- Stopień IV: Pacjent ma znacznie ograniczone możliwości i odczuwa ból przy każdym wysiłku fizycznym lub nawet podczas odpoczynku.
Klasyfikacja ta służy do klasyfikacji i oceny bólu dławicowego u pacjenta.
Przeczytaj więcej na ten temat: Objawy zawału serca
Ból w klatce piersiowej
Choroba wieńcowa może powodować ból w klatce piersiowej, zwłaszcza za mostkiem, który często promieniuje do szyi, szczęki, ramion lub górnej części brzucha. W większości przypadków jest to napadowy ucisk w klatce piersiowej, który pojawia się podczas wysiłku fizycznego lub stresu.
To ucisk w klatce piersiowej nazywa się dławicą piersiową i jest głównym objawem choroby wieńcowej. Występuje, gdy serce jest przez krótki czas słabiej ukrwione przez skurcze naczyń.
Przeczytaj także nasz artykuł: Ucisk w klatce piersiowej - co robić
Duszność
Oprócz bólu w klatce piersiowej lub ucisku w klatce piersiowej, w chorobie wieńcowej serca mogą wystąpić różne niespecyficzne objawy, takie jak duszność. W przypadku duszności (duszności) osoby dotknięte chorobą odczuwają trudności w oddychaniu i duszność. Duszności często towarzyszy strach przed uduszeniem, który może wywołać panikę u osób dotkniętych chorobą.
W przypadku wyraźnej duszności ze zdiagnozowaną CAD należy dokładnie zbadać serce.
Niewydolność serca jest powikłaniem choroby wieńcowej i może powodować duszność.
Więcej informacji na ten temat znajdziesz tutaj: Trudności w oddychaniu z powodu słabego serca
Konieczne jest dokładne zbadanie, aby odpowiednio dostosować terapię i jak najbardziej złagodzić objawy.
Jaka jest oczekiwana długość życia z chorobą niedokrwienną serca
Oczekiwana długość życia z chorobą wieńcową (CHD) zależy od wielu czynników. Liczba dotkniętych tętnic wieńcowych i lokalizacja wąskich gardeł mają kluczowe znaczenie dla rokowania (prognozy CHD). W zależności od tego, gdzie naczynia zaopatrujące serce w tlen są zwężone, choroba wpływa na różne części serca. W zależności od lokalizacji wąskich gardeł, może to wpłynąć na przykład na układ przewodzenia serca, co ma duży wpływ na oczekiwaną długość życia.
O rokowaniu decyduje również postęp choroby wieńcowej. Obecność innych chorób, takich jak cukrzyca czy zaburzenia krążenia, ma również kluczowe znaczenie dla oczekiwanej długości życia.
Ważne jest, aby rozpoznać chorobę na wczesnym etapie i odpowiednio ją leczyć. Zapewnia to dobre rokowanie i pozwala uniknąć powikłań związanych z chorobą wieńcową, takich jak zawał serca i niewydolność serca. Długoterminowe rokowanie w chorobie wieńcowej zależy od zmiany stylu życia pacjenta. Czynniki ryzyka choroby wieńcowej należy ograniczyć w jak największym stopniu, a dużo ruchu i zdrowa dieta to podstawowe zasady.
Należy unikać otyłości i spożywania nikotyny, a leki przepisywane na tę chorobę należy regularnie przyjmować. Istnieją różne opcje terapii choroby niedokrwiennej serca, które zwykle prowadzą do dobrych wyników i mogą umożliwić pacjentom długie, wolne od objawów życie.
Przeczytaj więcej na ten temat: Oczekiwana długość życia w chorobie wieńcowej
Ogólne podejścia terapeutyczne
Choroba niedokrwienna serca to choroba, której nie można wyleczyć. Ale dzięki terapii celowanej możesz dobrze żyć z chorobą.
Terapia CHD ma dwa cele:
1. Złagodzić dyskomfort
2. Zapobiegaj niebezpiecznym powikłaniom.
Aby zapobiec postępowi choroby, każda terapia obejmuje zmianę stylu życia. Obejmuje to dużo ruchu, zdrową dietę i niepalenie.
Stosowanie leków jest zwykle zalecane nawet wtedy, gdy nie ma żadnych objawów, aby przeciwdziałać postępowi choroby. W zależności od ciężkości choroby, same leki mogą wystarczyć do leczenia CHD. Istnieją również podejścia homeopatyczne (homeopatia w chorobie wieńcowej). Jeśli jednak objawów nie można w wystarczającym stopniu złagodzić lekami, istnieją inne możliwości terapeutyczne.
CAD można również leczyć chirurgicznie za pomocą tzw. Stentów lub operacji bajpasu. Stenty to cienkie rurki wykonane z drucianej siatki, które trwale utrzymują zwężone naczynia krwionośne. W operacji by-passu do wypełnienia luki wykorzystuje się własne naczynie krwionośne lub sztuczną tkankę.
Tutaj znajdziesz informacje na ten temat: Terapia CHD
Lek
Istnieją leki, które są standardowo przepisywane na chorobę wieńcową, ponieważ mają pozytywny wpływ na postęp choroby. Należą do nich leki przeciwpłytkowe i statyny.
Leki przeciwpłytkowe zapobiegają przyleganiu płytek krwi do ścian tętnic wieńcowych i tworzeniu się płytek. Przykładami są leki zawierające substancje czynne, takie jak kwas acetylosalicylowy (Aspirin® protect 100), klopidogrel, prasugrel lub tikagrelor. Niektóre badania wykazały, że leki te mogą pomóc przedłużyć życie i zapobiec powikłaniom, takim jak zawał serca.
Statyny (na przykład symwastatyna) to leki zapewniające niski poziom lipidów we krwi. Znane są również potocznie jako leki obniżające poziom cholesterolu i zmniejszają ilość cholesterolu, który jest spożywany z pokarmem wchodzącym do krwiobiegu.
W zależności od objawów i innych chorób można stosować inne leki, takie jak beta-blokery lub inhibitory ACE.
Statyny
Statyny to leki obniżające poziom lipidów we krwi poprzez hamowanie reduktazy HMG-CoA (enzym metaboliczny niezbędny do tworzenia cholesterolu). Jednym z najważniejszych czynników ryzyka choroby wieńcowej jest wysoki poziom cholesterolu. Dokładniej, podwyższony poziom LDL wyzwala CHD. LDL przyczepia się do ścian naczynia i prowadzi do odkładania się tam innych komórek. W trakcie procesu miejscami tworzą się zwapnienia, naczynie ulega zwężeniu. Statyny mogą przeciwdziałać temu rozwojowi poprzez hamowanie tworzenia LDL.
TYŁEK
ASA to skrót od kwasu acetylosalicylowego, znanego również jako aspiryna, iz definicji jest lekiem przeciwbólowym. Oprócz działania przeciwbólowego ma jednak również działanie rozrzedzające krew, dlatego nadaje się do leczenia choroby niedokrwiennej serca (CHD).
W organizmie aktywowane są tak zwane trombocyty, które pomagają w krzepnięciu krwi w przypadku urazów. Te przyczepiają się do siebie i zatrzymują krwawienie. ASA działa na płytki krwi i hamuje ich agregację (= sklejanie). W CAD występują zwężenia tętnic wieńcowych. Krew rozcieńcza się lekami, takimi jak ASA, dzięki czemu w tych obszarach nie tworzą się skrzepy krwi, które następnie dostają się na przykład do mózgu.
Kiedy potrzebuję operacji bajpasu?
Operacja bypassu ma na celu pobudzenie przepływu krwi w zagrożonych obszarach mięśnia sercowego w przypadku CHD za pomocą mostków przekierowujących, bypassów. Te odchylenia prowadzą krew wokół zwężeń naczyniowych, dzięki czemu dotknięte obszary mięśnia sercowego są dobrze zaopatrzone w krew za pomocą bajpasu.
Wskazania do operacji bajpasu w objawowej chorobie wieńcowej występują przede wszystkim wtedy, gdy zwężenia naczyniowe znajdują się w miejscach niekorzystnych pod względem anatomicznym, na przykład bardzo blisko ujścia naczyniowego lub rozgałęzień naczyniowych. Pacjenci, którzy oprócz CHD cierpią na cukrzycę lub niewydolność nerek, są częściej wysyłani do operacji bajpasów niż do wszczepienia stentu ze względu na złożone zwężenia naczyń.
Z reguły pomosty wieńcowe eliminują dusznicę bolesną wywołaną CAD i znacznie wydłużają przeżycie.
Stent
Stent to mała okrągła siatka druciana, którą można stosować w leczeniu choroby wieńcowej (CHD). CHD charakteryzuje się tym, że w niektórych miejscach tętnice wieńcowe są zwężone. Oznacza to, że nie może przepływać wystarczająca ilość krwi, a tkanka za nią jest niewystarczająca.
Aby ponownie poszerzyć zwężenie, można użyć stentu. Zwykle jest to doprowadzane do serca przez cewnik. Cewnik jest wprowadzany przez naczynie w pachwinie lub przez naczynie na przedramieniu do serca. Na miejscu stent można umieścić dokładnie w zdiagnozowanym wcześniej wąskim gardle.
Podczas zabiegu można sprawdzić lokalizację stentu za pomocą promieni rentgenowskich. Po umieszczeniu stentu w naczyniu napełnia się go małym balonikiem tak, aby opierał się o ścianę naczynia. Ze względu na solidną drucianą siatkę stentu zwykle w tym momencie naczynie nie może się ponownie skurczyć. Aby jeszcze bardziej wzmocnić efekt, są stenty pokryte specjalnymi substancjami. Powinno to zapobiec ponownemu tworzeniu się zwapnień.Po założeniu stentu należy dodatkowo zastosować leki rozrzedzające krew, takie jak ASA lub klopidogrel. Zapobiegnie to tworzeniu się zakrzepów krwi.
Kiedy potrzebuję stentu?
Oprócz operacji bajpasów stent jest opcją dla pacjentów z chorobą niedokrwienną serca w określonych warunkach. Stent to mała, rurkowa metalowa siatka, którą wprowadza się do uszkodzonego naczynia, aby utrzymać naczynie w stanie otwartym. Istnieją stenty, które są powlekane lekiem i mają na sobie leki przeciwzapalne i hamujące wzrost, aby tkanka naczyniowa nie proliferowała, a także stenty bez leków.
W przypadku stentów bez leków pacjent kardiologiczny musi przez co najmniej rok przyjmować leki przeciwzakrzepowe, takie jak kwas acetylosalicylowy (Aspirin® protect 100) lub klopidogrel.
Stent może być stosowany u pacjentów, u których szablony naczyniowe są umieszczane prościej, na prostych odcinkach, a nie bezpośrednio na gałęziach i wylotach naczyniowych. Stent jest zwykle zakładany w objawowej chorobie wieńcowej tylko wtedy, gdy objawy wpływają na jakość życia.
Jaki jest przebieg CHD?
Choroba wieńcowa może przebiegać w różny sposób. Najczęstszym objawem jest ból w klatce piersiowej (dławica piersiowa), który objawia się napadem. Inne niespecyficzne objawy mogą mieć różny stopień nasilenia, takie jak duszność, spadek ciśnienia krwi, przyspieszony puls, bladość skóry, nudności, pocenie się lub ból w nadbrzuszu.
W przypadku CAD może się nawet zdarzyć, że objawy są całkowicie nieobecne, wtedy mówi się o CAD z niemym niedokrwieniem mięśnia sercowego. Ta forma jest powszechna u osób starszych i diabetyków.
W klasycznym przebiegu CHD objawy pojawiają się dopiero w początkowej fazie, gdy serce potrzebuje tlenu, czyli podczas wysiłku lub stresu. Jeśli choroba postępuje, a naczynia krwionośne ulegają pogorszeniu, objawy mogą pojawiać się częściej.
Jeśli choroba wieńcowa nie jest leczona, mogą wystąpić poważne powikłania, takie jak niewydolność serca i straszny zawał serca. W kontekście niebezpiecznego zawału serca mogą wystąpić wszystkie formy arytmii serca, które mogą być śmiertelne. W przewlekłym przebiegu CAD po zawale serca osoby dotknięte chorobą cierpią na niewydolność serca i nawracające niebezpieczne zaburzenia rytmu serca. Aby mieć pozytywny wpływ na przebieg i rokowanie, ważne jest jak najwcześniejsze rozpoznanie choroby wieńcowej i ukierunkowane leczenie.
Czy możesz uprawiać sport z CHD?
Pacjenci z chorobą wieńcową mogą i powinni ćwiczyć. Brak ruchu jest czynnikiem ryzyka rozwoju i progresji CHD. Jeśli ćwiczysz regularnie i wystarczająco dużo, spowolnisz pogarszanie się choroby i powikłań, takich jak niewydolność serca i zawały serca.
Sporty wytrzymałościowe są dobre dla osób dotkniętych chorobą, na przykład jazda na rowerze, spacery, jogging lub pływanie. Zaleca się początkowe wykonywanie tych czynności z małą lub umiarkowaną intensywnością. Możesz także wykonać trening siłowy, aby zbudować indywidualne grupy mięśni. Intensywność i częstotliwość treningu należy wcześniej omówić z lekarzem prowadzącym.
Sporty z piłką są mniej odpowiednie dla pacjentów z chorobą wieńcową, ponieważ gracze szybko stają się „zbyt ambitni” i absolutnie chcą sięgać po piłki, nawet jeśli sami się przeciążali.
Czy CHD jest dziedziczone?
Choroba wieńcowa nie jest dziedziczona w klasycznym sensie. Istnieje jednak ryzyko rodzinne, jeśli jedno lub oboje rodziców również rozwinie chorobę naczyniową w wieku poniżej 60 lat. Ważną rolę odgrywa tutaj zwapnienie naczyń (miażdżyca), które jest głównym czynnikiem ryzyka rozwoju choroby wieńcowej.
Podział na bezobjawową i objawową CHD
Niedostateczna podaż tlenu do komórek mięśnia sercowego (niedokrwienie mięśnia sercowego) objawia się różnymi postaciami:
- Bezobjawowa choroba wieńcowa serca, zwana także niemym niedokrwieniem mięśnia sercowego: Pacjent nie odczuwa żadnych objawów.
Niektórzy pacjenci z chorobą wieńcową, zwłaszcza chorzy na cukrzycę i palacze, doświadczają bezbolesnych ataków dusznicy bolesnej. Chociaż mięsień sercowy jest niedostatecznie zaopatrzony i nie ma dostatecznej ilości tlenu, pacjenci nie odczuwają ucisku w klatce piersiowej. Ta klinicznie cicha postać CHD może prowadzić do niewydolności serca (niewydolności serca), nagłej śmierci sercowej lub zaburzeń rytmu serca, pomimo braku objawów. - Objawowy niedobór tlenu (niedokrwienie) powodujący objawy:
- Dusznica bolesna (terminy: ból w klatce piersiowej, „ucisk w sercu”, „ucisk w klatce piersiowej” są używane jako synonimy)
Komplikacje
Nagła śmierć sercowa
Choroba wieńcowa występuje u ponad 80% pacjentów, u których dochodzi do nagłej śmierci sercowej. Około 25% pacjentów z CHD umiera z powodu nagłego zgonu sercowego w wyniku zaburzeń rytmu serca.
Zawał serca
Atak serca jest przerażającym powikłaniem choroby wieńcowej. W kontekście CHD naczynia wieńcowe zmieniają się patologicznie. Blaszki tworzą się we wnętrzu naczyń (światło naczynia), a przepływ krwi w dotkniętych obszarach ulega pogorszeniu. Może się zdarzyć, że ściany naczynia pękną i powstają małe skrzepy krwi. Te skrzepy krwi mogą zablokować tętnicę wieńcową i spowodować zawał serca.
Aby uniknąć zawału serca, ważne jest, aby leczyć chorobę wieńcową tak wcześnie, jak to możliwe i regularnie przyjmować leki.
Przeczytaj także nasz temat: Oznaki ataku serca
Arytmia serca
Wiele zaburzeń rytmu serca jest związanych z chorobą wieńcową. Bicie serca może być spowolnione (arytmia bradykardialna) lub przyspieszone (arytmia tachykardialna).
Niewydolność serca
W przypadku stałego niedostatecznego zaopatrzenia mięśnia sercowego i przypuszczalnego zaniku komórek mięśniowych, praca serca może być ograniczona: Jako pompa ssąco-ciśnieniowa, utrzymuje ciśnienie krwi w układzie naczyniowym poprzez regularne bicie i zapewnia przepływ krwi (perfuzję) do wszystkich narządów - kłamstwa W przypadku choroby wieńcowej ze zwężeniem światła naczyń krwionośnych zaopatrzenie samego serca jest niewystarczające, a zdolność pompowania jest niewystarczająca (niewystarczająca).
Więcej informacji na ten temat znajdziesz w naszym temacie niewydolność serca.
Diagnoza
Jak diagnozuje się CHD?
Kardiolog diagnozuje i leczy chorobę wieńcową. Twój lekarz rodzinny jest również punktem kontaktowym, zwłaszcza w przypadku pierwszych oznak i podejrzeń choroby niedokrwiennej serca. Przede wszystkim ważna jest szczegółowa anamneza. W tej rozmowie lekarz-pacjent szczegółowo omawia się poprzednią historię, choroby rodzinne i aktualne dolegliwości.
Badanie fizykalne może zidentyfikować czynniki ryzyka choroby wieńcowej i monitorować pracę serca. Test laboratoryjny jest przeprowadzany rutynowo i może na przykład udowodnić przebyty zawał serca. Do rozpoznania choroby wieńcowej niezbędne są badania obrazowe, które pokazują przepływ krwi do serca.
Jeśli podejrzewa się CHD, EKG są najpierw zapisywane, raz w spoczynku i raz pod wpływem stresu, na przykład na ergometrze rowerowym. W EKG choroba wieńcowa może być nadal normalna. Dlatego zwykle do zdiagnozowania choroby potrzeba więcej metod badawczych. Można wykonać badanie ultrasonograficzne serca, aby sprawdzić komory serca, zastawki i przepływ krwi. Dzięki tej technice nie można zobaczyć tętnic wieńcowych, ale można wyciągnąć wnioski dotyczące przepływu krwi w wyniku ruchu mięśnia.
Scyntygrafia mięśnia sercowego to badanie, które można wykonać również w spoczynku i pod wpływem stresu. W scynitgrafii do żyły pacjenta wstrzykuje się słabo znakowaną radioaktywnie substancję, która między innymi gromadzi się w tętnicach wieńcowych. Promieniowanie radioaktywne można następnie wyświetlić na obrazach i wykryć wszelkie zwężenia naczyń w tętnicach wieńcowych. Ta metoda zwykle daje lepsze wyniki niż EKG.
Ważnym badaniem w diagnostyce CHD jest koronarografia, zwana także cewnikiem sercowym. Ta metoda badania może być również stosowana terapeutycznie, na przykład do wstawiania stentu.
W niektórych przypadkach do określenia ciężkości CHD potrzebne są dodatkowe metody obrazowania, na przykład PET, CT i MRI.
Jakie zmiany powoduje choroba wieńcowa w EKG?
U dotkniętych chorobą pacjentów z chorobą wieńcową elektrokardiogramy (EKG) są zapisywane w spoczynku i pod wpływem stresu:
- EKG spoczynkowe, w którym pacjent jest w spoczynku, jest normalne dla większości osób dotkniętych chorobą.
- Podczas ćwiczeń, na przykład na ergometrze rowerowym, kiedy serce zużywa więcej tlenu, a tętnice wieńcowe nie są w stanie sprostać temu wymaganiu, EKG zmienia się szczególnie w przypadku znacznego postępu choroby.
Zmiany EKG pojawiają się zwykle tylko wtedy, gdy tętnice wieńcowe są zwężone o co najmniej 50 - 70%. W większości przypadków potrzeba więcej testów, aby zdiagnozować chorobę i jej nasilenie.
Badanie cewnika serca
Angiografia cewnika sercowego to badanie, w którym tętnice wieńcowe są prześwietlane w celu identyfikacji zwężonych miejsc naczyniowych. Badanie jest inwazyjne, ponieważ cewnik jest wprowadzany przez tętnicę pachwinową lub tętnicę ramienia do tętnic wieńcowych.
Cewnik to bardzo cienka, długa rurka, przez którą do tętnic wieńcowych wstrzykuje się środek kontrastowy, aby były widoczne. Niewielkie zmiany na zdjęciu rentgenowskim mogą wskazywać na zaawansowane stadia CAD i uszkodzenie ściany naczynia.
Alternatywne przyczyny
Choroby wykluczające z powodu CHD (diagnozy różnicowe)
Ból w klatce piersiowej jest charakterystyczny dla CHD, ale występuje również w innych chorobach, które nie ograniczają się do serca.
Ból serca spowodowany przez serce może Zaburzenia rytmu serca występują z szybkim biciem serca lub z Zapalenie mięśnia sercowego pojawić się. Czy pacjent jest w Kryzys wysokiego ciśnienia krwi (przełom hipertoniczny) przy bardzo wysokich wartościach ciśnienia tętniczego często występuje silny ból w okolicy klatki piersiowej. Zastawkowa choroba serca często towarzyszą problemy z klatką piersiową.
Powody dla Ból w klatce piersiowejktóre nie są związane z chorobami serca, mogą znajdować się w okolicy płuc: jeden Zapalenie płuc (Zapalenie opłucnej) powoduje silny ból i pogorszenie ogólnego stanu pacjenta, jak w przypadku choroby niedokrwiennej serca lub napadu dusznicy bolesnej. ZA Zatorowość płucnazamknięcie tętnicy płucnej przez obluzowaną skrzeplinę, na przykład z układu żylnego nóg, powoduje silny ból w klatce piersiowej i jest ważną diagnostyką różnicową w przypadku CHD i zawału mięśnia sercowego.
Rozwarstwienie (wybrzuszenie) głównej tętnicy (Tętniak aorty) lub jeden Zapalenie śródpiersia (środkowa część klatki piersiowej) to inne możliwe przyczyny bólu.
Czy istnieje Choroba refluksowa a jeśli pacjent ma kwaśne odbijanie, mogą wystąpić objawy, takie jak uczucie pieczenia za mostkiem, co można interpretować jako ból dławicowy. Badanie endoskopowe przełyku i wejścia do żołądka służy do rozpoznania przewodu pokarmowego Odpływ.
ZA ostre zapalenie trzustki (ostre zapalenie trzustki) jest chorobą nadbrzusza i powoduje silny, promieniujący ból w okolicy brzucha w kształcie pierścienia Klatka piersiowa (tułów). Zapalenie trzustki można potwierdzić, oznaczając lipazę i amylazę, dwa enzymy trzustkowe we krwi.
Ból porównywalny z napadem dławicy może być również spowodowany przez: Kolka żółciowa powodowany. Zamknij tutaj Kamienie żółciowe (Kamica żółciowa) lub mniejsze złogi w przewodzie pęcherzyka żółciowego, tak że dochodzi do zalegania dróg żółciowych z zapaleniem pęcherzyka żółciowego (zapalenie pęcherzyka żółciowego). To zapalenie jest wyjątkowo bolesne i może powodować ból promieniujący do skóry Okolica klatki piersiowej chodź.
anatomia
Samo serce staje się przez Tętnice wieńcowe (Tętnice wieńcowe) zaopatrzony w tlen i składniki odżywcze. Powstają z aorty
(Tętnica główna) i wypełnić krwią podczas fazy relaksacji serca, w rozkurczu.
Plik prawej tętnicy wieńcowej (Aria wieńcowa) zaczyna się po prawej stronie aorty i biegnie najpierw do przedniej części serca, aby ostatecznie dotrzeć do tylnej części serca jako Ramus interentricularis posterior. Rozciąga się do wierzchołka serca.
Plik lewej tętnicy wieńcowej powstaje po lewej stronie od aorta, biegnie do przodu serca i dzieli się na gałąź okalającą, która rozciąga się do membrana skierowana w stronę powierzchni serca rozszerza się, a ramus interkomorowy przedni.
Prawa tętnica wieńcowa zaopatruje prawy przedsionek (przedsionek) i prawą komorę serca (komorę), tylną część przegrody serca (przegroda międzyzębowa), zatokę i Węzeł AV które generują bicie serca.
Lewa tętnica wieńcowa zaopatruje lewy przedsionek, lewą komorę, dużą część przegrody sercowej i niewielką część przedniej ściany prawej komory.
Są różne rodzaje zaopatrzenia wieńcowego.
Dla większości osób (60-80%) tzw normalny typ dostawy w którym wspomniana wyżej sytuacja podaży przeważa przez tętnice wieńcowe.
Na Typ prawny, która występuje u 10-20% osób, przeważa podaż serca przez prawą koronę wieńcową, tj. zaopatruje również duże części lewego serca.
Kłamie Typ lewy wcześniej, co ma miejsce również u 10–20% osób, obszar zajmowany przez lewą tętnicę wieńcową jest większy niż obszar zajmowany przez prawą tętnicę wieńcową.
Te cechy anatomiczne występują w przypadku jednego Tętnice wieńcowezamknięcie ma kluczowe znaczenie dla procedury terapeutycznej.
Ilustracja serca
_2.jpg)
- Prawy przedsionek -
Atrium dextrum - Prawa komora -
Ventriculus dexter - Opuścił Atrium -
Atrium sinistrum - Lewa komora -
Ventriculus złowieszczy - Łuk aorty - Arcus aortae
- Żyły głównej górnej -
Żyły głównej górnej - Żyła główna dolna -
Żyła główna dolna - Pień tętnicy płucnej -
Tułów płucny - Lewe żyły płucne -
Venae pulmonales sinastrae - Prawe żyły płucne -
Venae pulmonales dextrae - Zastawka mitralna - Valva mitralis
- Zastawka trójdzielna -
Zastawka trójdzielna - Przegroda komory -
Przegrody międzykomorowej - Zastawka aorty - Valva aortae
- Mięsień brodawkowaty -
Mięsień brodawkowaty
Przegląd wszystkich zdjęć Dr-Gumperta można znaleźć pod adresem: ilustracje medyczne