Planowanie radioterapii
Uwaga
Ten temat jest kontynuacją naszej strony: Radioterapia
Synonimy
Planowanie radioterapii, planowanie radioterapii, przygotowanie radioterapii
definicja
Planowanie radioterapii obejmuje wszystkie działania przygotowawcze, które są konieczne, aby móc przeprowadzić radioterapię zgodnie z wymaganymi kryteriami jakości.
procedura
Podczas planowania leczenia zwykle wykonuje się następujące kroki:
- przechowywanie
- Akwizycja obrazu
- Określenie obszaru terapii
- Oblicz plan leczenia
- Symulacja napromieniowania
- Przejście na radioterapię
przechowywanie
Umiejscowienie pacjenta musi być tak dobrane, aby można było go wygodnie i bezpiecznie odtworzyć, a wiązkę terapeutyczną można było dosięgnąć obszaru leczenia możliwie bezpośrednio. Oto typowe przykłady:
- Przechowywanie podczas napromieniania raka piersi (raka piersi kobiety):
Dominowała tu pozycja na wznak z rękami uniesionymi nad głowę lub ukośna pozycja boczna po zdrowej stronie. Aby uniknąć chybotania, stosuje się różne pomoce przy przechowywaniu. Uchwyty na ramiona, poduszki klinowe, materace próżniowe.
Dzięki tym zabiegom klatka piersiowa jest łatwo dostępna dla wiązki terapeutycznej, a płuca, serce i klatkę piersiową po drugiej stronie można w znacznym stopniu oszczędzić. - Przechowywanie podczas napromieniania raka prostaty (raka gruczołu krokowego u mężczyzn):
Pacjent leży na plecach, a pod kolanami kładzie się poduszkę tak, aby miednica mogła leżeć płasko na stole zabiegowym. Unika się wydrążonego pleców. Ramiona są na klatce piersiowej. - Miejsce na promieniowanie w okolicy głowy lub ucha, nosa i gardła:
Ponieważ głowa jest bardzo ruchliwa, a jednocześnie obszary krytyczne są bardzo blisko, głowę należy unieruchomić przed radioterapią, aby uniknąć uszkodzenia zdrowych narządów (mózg, oczy, nerwy itp.). Najczęściej maski na głowę są wykonane z materiału termoplastycznego. Ten specjalny plastikowy materiał jest podgrzewany i dzięki temu rozciągliwy. W tym stanie jest naciągany na głowę pacjenta i mocowany do stołu zabiegowego. Dopasowuje się do konturu twarzy jak odlew gipsowy. Materiał stygnie w ciągu kilku minut i nie jest wówczas możliwa dalsza deformacja. Maskę nakłada się następnie przed każdym zabiegiem.
Akwizycja obrazu / tomografia komputerowa

Po zakończeniu pozycjonowania wykonuje się tomografię komputerową (prześwietlenie plastrowe) obszaru terapii w tej pozycji. Na podstawie tych danych obrazu obliczany jest trójwymiarowy model pacjenta. Ponadto za pomocą tomografii komputerowej na skórze rysowane są pierwsze znaczniki celu, które są wymagane do tego samego ustawienia podczas napromieniania. W pomieszczeniu tomografu komputerowego oraz w gabinecie akceleratora liniowego znajdują się po trzy lasery pokojowe. Jeden jest przymocowany po lewej stronie, jeden po prawej, a trzeci nad stołem zabiegowym. Wszystkie trzy lasery spotykają się w jednym punkcie. W pomieszczeniu akceleratora jest to punkt, który znajduje się dokładnie w odległości jednego metra od punktu w głowicy akceleratora, w którym generowana jest wiązka promieniowania rentgenowskiego. Jednocześnie przez ten punkt przebiega oś obrotu akceleratora liniowego, który może ominąć 360 °.
Najczęściej punkt ten jest zlokalizowany w guzie po zakończeniu planowania leczenia.
Jeśli wszystkie trzy punkty lasera pokrywają się ze znacznikami na skórze, pacjent przy każdym napromienianiu jest w tej samej pozycji, w jakiej był podczas planowania.

Cztery wycinki rentgenowskie na wysokości górnej części ciała
Określenie obszaru terapii
W uzyskanym zestawie danych obrazowych lekarz prowadzący zaznacza teraz, który obszar powinien otrzymać terapeutyczną dawkę promieniowania oraz które obszary i narządy należy oszczędzić. Należy wziąć pod uwagę wiele aspektów choroby nowotworowej. Dla jednych wystarczy samemu leczyć okolicę guza, u innych trzeba też uwzględnić drenaż limfatyczny, gdyż przerzuty (osady) w tym rejonie są w nich częstsze. Ponadto należy wziąć pod uwagę ekspozycję na promieniowanie zdrowych sąsiednich narządów, aby nie doszło do trwałych uszkodzeń spowodowanych radioterapią.

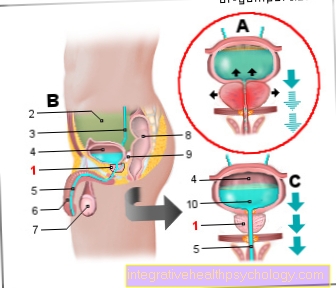
Rekonstrukcja narządów miednicy u mężczyzn:
Niebieski = odbytnica
Różowy = prostata
Pomarańczowy = pęcherzyki nasienne
Ciemnoczerwony = pęcherz moczowy

Zaznaczony obszar terapii raka prostaty (czerwone kółka)
Oblicz plan leczenia
Zgodnie z zaleceniami lekarza plan napromieniania jest obecnie przetwarzany przez Fizyk medyczny Utworzony. Obejmuje to, pod jakim kątem iz ilu kątów akcelerator liniowy powinien świecić w obszarze terapii, jaką energię i intensywność RTG musi mieć, itp. Więc aspekty techniczne są określone.

Przykładowa projekcja pola napromieniania podczas napromieniania w okolicy ucha, nosa i gardła

Obraz symulacyjny lewego barku
Symulacja napromieniowania
Jeśli plan został obliczony i zaakceptowany po sprawdzeniu wymagań jakościowych, przeprowadza się teraz napromienianie, tj. symulowane.
Aby to zrobić, pacjent jest układany w taki sam sposób, jak podczas tomografii komputerowej. Wyrównanie odbywa się za pomocą znaczników na skórze.
Podczas obliczania planu promieniowania zrekonstruowano obrazy, które pokazują, jak musiałyby wyglądać obrazy rentgenowskie, gdyby były wykonane z kątów, z których świeci akcelerator liniowy. Za pomocą specjalnego urządzenia rentgenowskiego, symulatora promieni rentgenowskich, wykonuje się teraz zdjęcia rentgenowskie pod tymi kątami i porównuje je z obliczonymi. Jeśli zgadzają się one ze wszystkich stron, radioterapię można przeprowadzić w ten sposób.