Neuropatia cukrzycowa
Co to jest neuropatia cukrzycowa?
Choroba cukrzycy i rozregulowany poziom cukru we krwi w tym kontekście może skutkować szeregiem następczych uszkodzeń, które mogą dotyczyć praktycznie wszystkich części ciała i układów. Rozróżnia się krótko- i długoterminowe choroby wtórne. Ta ostatnia obejmuje uszkodzenie nerwów (neuropatię), którą nazywamy neuropatią cukrzycową, gdy bierze się pod uwagę jej przyczynę. U około co trzeciego chorego na cukrzycę rozwija się neuropatia cukrzycowa. Jeśli dotyczy tylko jednego nerwu, nazywa się to mononeuropatią cukrzycową, jeśli uszkodzonych jest kilka nerwów, nazywa się to polineuropatią cukrzycową. Neuropatia dotyczy głównie tak zwanych nerwów obwodowych, które odpowiadają za ruch mięśni oraz przenoszenie wrażeń skórnych i czuciowych. Z drugiej strony cukrzycowa neuropatia autonomiczna jest szczególnym przypadkiem, w którym upośledzone są funkcje narządów wewnętrznych lub sensoryczne (np.arytmia serca, porażenie jelit, osłabienie pęcherza lub zaburzenia erekcji.

Współistniejące objawy neuropatii cukrzycowej
Neuropatia cukrzycowa może objawiać się na wiele różnych sposobów, w zależności od dotkniętych nerwów. Zwykle dzieje się to w postaci nieprawidłowych wrażeń nerwowych („parestezja”), co oznacza, że osoby dotknięte chorobą odczuwają mrowienie lub pieczenie. Sporadycznie pojawia się również tak zwany ból neuropatyczny. Osoby dotknięte chorobą zwykle opisują to jako nagły, przeszywający ból, często w połączeniu z uczuciem pieczenia lub mrowienia. Często ten ból nasila się w nocy i regularnie pozbawia osoby dotknięte chorobą snu. W rzadkich przypadkach paraliż lub drętwienie mogą również wystąpić w poszczególnych mięśniach lub obszarach skóry.
Przeczytaj także: Pieczenie w palcach
Nawet jeśli teoretycznie istnieje szerokie spektrum możliwych objawów neuropatii cukrzycowej, choroba ta często objawia się według pewnego schematu: przede wszystkim dotyczy to stóp i nóg, w których raz po raz odczuwalne są bolesne odczucia w postaci mrowienia i pieczenia lub zaburzonego chłodu. - i zauważono postrzeganie ciepła. Z czasem pojawiają się nawracające bóle strzeleckie (ból neuropatyczny) i objawy rozprzestrzeniają się na dłonie i ramiona. Jeśli nie zostanie rozpoczęta żadna odpowiednia terapia, może wystąpić paraliż lub drętwienie kończyn.
Zmniejszona wrażliwość skóry stóp i nóg może również prowadzić do skomplikowanej choroby wtórnej: stopy cukrzycowej. To początkowo prowadzi do dziwnej niewspółosiowości stopy. Dzieje się tak, ponieważ ciężar jest przenoszony w nietypowy sposób w odpowiedzi na uszkodzenie nerwów czuciowych w stopie. W miarę postępu choroby pojawiają się pęcherze, otarcia i inne rany, a osoba zainteresowana nie jest w stanie przypomnieć sobie przyczyny. Przyczyną tego jest neuropatia cukrzycowa: ze względu na zmniejszenie wrażliwości skóry stopa jest rzadziej repozycjonowana, a ciężar rzadziej przenoszony na różne części stopy. Przez długi czas na ten sam obszar stopy wywierany jest duży nacisk, który może prowadzić do podrażnienia skóry, a po pewnym czasie do otwartych ran.
Niezależnie od tego należy rozważyć objawy cukrzycowej neuropatii autonomicznej. Obejmują one sporadyczne przyspieszenie lub potknięcie się serca, zmniejszone lub zwiększone pocenie się, biegunkę i zaparcia, regularne wzdęcia z odbijaniem i zaburzenia erekcji.
Czy neuropatia cukrzycowa jest uleczalna?
Chociaż neuropatia cukrzycowa nie jest w rzeczywistości uleczalna, w pewnych okolicznościach na przebieg choroby można pozytywnie wpływać do tego stopnia, że dana osoba nie odczuwa już żadnych towarzyszących jej objawów. Jest to jednak możliwe tylko wtedy, gdy neuropatia zostanie rozpoznana bardzo szybko i szybko leczona. Równie ważne jest zdyscyplinowane i skuteczne leczenie podstawowej cukrzycy. Na bardziej zaawansowanych etapach, nawet przy zastosowaniu tych środków, całkowite ustąpienie objawów może nie być możliwe, ale można osiągnąć przynajmniej wyraźną poprawę. Te aspekty jasno pokazują, jak ważne jest konsekwentne przestrzeganie terapii cukrzycy i regularne kontrole.
Jaki jest przebieg neuropatii cukrzycowej?
Przebieg neuropatii cukrzycowej jest bardzo zmienny i silnie uzależniony od jakości kontroli poziomu cukru we krwi. Jeśli jest to wykonywane konsekwentnie iw zdyscyplinowany sposób, często postęp uszkodzenia nerwów może zostać spowolniony lub nawet całkowicie zatrzymany, a objawy zredukowane do minimum. Niektórzy chorzy stają się nawet całkowicie wolni od objawów podczas leczenia cukrzycy i neuropatii. Z reguły jednak można zaobserwować powolny postęp neuropatii, a co za tym idzie, także towarzyszących jej objawów. Tym ważniejsze jest przestrzeganie zalecanych terminów wizyt kontrolnych! Aby uniknąć rozwoju zespołu stopy cukrzycowej, należy regularnie sprawdzać stopy (zwłaszcza podeszwy stóp i inne punkty nacisku, takie jak palce i pięty) pod kątem podrażnień skóry, a nawet otwartych przestrzeni.
Leczenie neuropatii cukrzycowej
Ponieważ uszkodzenia nerwów, które już wystąpiły, nie mogą zostać odwrócone, nacisk kładzie się na zapobieganie postępowi uszkodzenia i minimalizowanie objawów. Najlepszym i najskuteczniejszym środkiem w profilaktyce, a zarazem w leczeniu neuropatii cukrzycowej jest optymalne dostosowanie poziomu cukru we krwi. Unikanie alkoholu i nikotyny ma również pozytywny wpływ na przebieg choroby. Istnieją różne możliwości leczenia parestezji, niewydolności czynnościowej i bólu, których wyboru należy dokonać w porozumieniu z lekarzem prowadzącym (zwykle lekarzem rodzinnym, diabetologiem i neurologiem). Oprócz leczenia farmakologicznego (patrz poniżej) istnieje również fizjoterapia (szczególnie w przypadku objawów porażenia), elektryczna stymulacja nerwów (TENS) lub terapia zimnem i ciepłem.
Przeczytaj więcej o: Elektroterapia TENS
Jakie leki są stosowane w neuropatii cukrzycowej?
Głównymi lekami stosowanymi w neuropatii cukrzycowej są leki przeciwcukrzycowe. Tylko przy optymalnej i konsekwentnej kontroli poziomu cukru we krwi można utrzymać progresję neuropatii cukrzycowej, a towarzyszące jej objawy złagodzić lub nawet całkowicie wyeliminować. W zależności od rodzaju cukrzycy stosuje się strzykawki insulinowe i / lub leki, które można przyjmować doustnie. Omówiono je bardziej szczegółowo w odpowiednim artykule na temat leczenia cukrzycy.
Więcej informacji na temat leków przeciwcukrzycowych można znaleźć pod adresem: Terapia cukrzycy
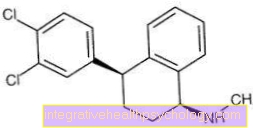
Trójpierścieniowe leki przeciwdepresyjne odgrywają kluczową rolę w leczeniu zaburzeń czucia i bólu neuropatycznego. Nazwa pochodzi od tego, że substancje te były początkowo stosowane w leczeniu depresji, a dopiero później odkryto ich pozytywny wpływ na nerwobóle. Najczęstszymi przedstawicielami tej klasy leków są amitryptylina, imipramina i nortryptylina. Jeśli choroby wtórne przemawiają przeciwko ich stosowaniu lub jeśli ich stosowanie spowodowało nadmierne skutki uboczne, alternatywnie można przepisać karbamazepinę. Inną alternatywą jest nałożenie kremu z kapsaicyną na dotknięte obszary, ale wiele osób nie toleruje go zbyt dobrze. Obecne badania dotyczą opracowywania substancji, które nie tylko leczą ból, ale mogą również wpływać na strukturalne uszkodzenie nerwu. Jak dotąd jednak pozytywny efekt udowodniono jedynie w przypadku dożylnego (tj. Podawanego w infuzji) podawania kwasu α-liponowego.
Czas trwania neuropatii cukrzycowej
Ponieważ neuropatia cukrzycowa, zgodnie z obecnym stanem rzeczy, musi być klasyfikowana jako nieuleczalna, ale w najlepszym przypadku dająca się kontrolować, będzie niestety towarzyszyć chorym przez całe życie. Jednak po optymalnej kontroli poziomu cukru we krwi i rozpoczęciu leczenia bólu, znaczną poprawę objawów można często osiągnąć w ciągu kilku tygodni. Często jednak występuje cykliczny wzrost i spadek objawów w czasie, co wymaga odpowiedniej elastyczności w dawkowaniu leku.
Rozpoznanie neuropatii cukrzycowej
Punktem wyjścia do postawienia diagnozy są uczucia chorego: jego opis objawów może dostarczyć lekarzowi ważnych informacji, czy objawy są najprawdopodobniej spowodowane neuropatią cukrzycową, czy też inne przyczyny są bardziej oczywiste. Chorzy na cukrzycę powinni raz w roku odwiedzać swojego diabetologa lub neurologa w celu sprawdzenia stanu nerwów, nawet bez objawów. Lekarz najpierw wykona kilka prostych testów funkcjonalnych, za pomocą których sprawdzi różne odczucia sensoryczne (ból, dotyk, wibracje i temperaturę) skóry oraz odruchy.Badanie to zwykle rozpoczyna się na nogach, ponieważ u większości osób neuropatia cukrzycowa ma swój początek. Jeśli badanie przedmiotowe wykaże neuropatię cukrzycową, można przeprowadzić dalsze badania w celu potwierdzenia podejrzenia i określenia zakresu uszkodzenia. Obejmują one elektromiografię (EMG) i elektrroneurografię (ENG) z pomiarem prędkości przewodzenia nerwów (NLG). W przypadku podejrzenia cukrzycowej neuropatii autonomicznej stosuje się inne metody badania: można zbadać arytmie serca np. Za pomocą 24-godzinnego EKG, natomiast podejrzenie niestabilności krążenia tzw. Testem Schellonga (powtarzane pomiary ciśnienia krwi przed i po szybkim wstaniu z pozycji leżącej) można ocenić.
Określenie prędkości przewodzenia nerwów
Pomiar szybkości przewodzenia nerwów w ramach elektrroneurografii (ENG) jest prawdopodobnie najpowszechniejszą metodą badania aparaturowego w diagnostyce i monitorowaniu neuropatii cukrzycowej. Aby to zrobić, dwie elektrody są przyklejone do obszarów skóry, pod którymi przebiega jeden i ten sam nerw. Następnie przez jedną z elektrod emitowany jest impuls elektryczny, a następnie mierzony jest czas, jaki upłynął, aż sygnał dotrze do drugiej elektrody. Porównanie z wartościami prawidłowymi lub z wartościami z poprzednich badań dostarcza następnie informacji o tym, czy doszło do uszkodzenia nerwu lub jak rozwijał się stan nerwu w porównaniu z poprzednim badaniem. Szybkość przewodzenia nerwu można również określić w kontekście elektromiografii: w tym celu badany nerw jest stymulowany elektrodą, a następnie mierzy się siłę i opóźnienie w czasie odpowiedzi mięśniowej za pomocą elektrody mięśniowej.
Jaki jest stopień niepełnosprawności w przypadku polineuropatii cukrzycowej?
Na pytanie o stopień niepełnosprawności w polineuropatii cukrzycowej nie można odpowiedzieć wszechstronnie. Klasyfikacja zależy od różnych czynników, w tym przede wszystkim od stopnia uszkodzenia spowodowanego polineuropatią oraz od ilości terapii wymaganej w przypadku choroby podstawowej. W zasadzie nie ma znaczenia, czy jest to cukrzyca typu 1, czy typu 2, ale typ 1 zwykle wiąże się z większym wysiłkiem ze względu na absolutnie konieczne wstrzyknięcia insuliny.
Na podstawie tych rozważań na przykład cukrzyca typu 1 bez poważnych innych chorób i bez następczych uszkodzeń (takich jak polineuropatia cukrzycowa) jest obecnie klasyfikowana jako 40 stopień niepełnosprawności. Stopień niepełnosprawności co najmniej 50 odpowiada ciężkiemu inwalidztwu i zgodnie z rozporządzeniem o ochronie zdrowia wymaga więcej niż trzech wstrzyknięć insuliny dziennie, niezależnego dostosowania dawki insuliny do samodzielnie mierzonego poziomu cukru we krwi oraz poważnych zmian w stylu życia. Małe słowo „również” jest tutaj decydujące: nawet jeśli osoby dotknięte problemem twierdzą, że codzienne pomiary poziomu cukru we krwi i zastrzyki insuliny stanowią znaczący przełom w stylu życia, prawodawcy uważają, że te kroki zostały zaznaczone w poprzednim akapicie. W związku z tym dla stopnia niepełnosprawności musi istnieć 50 dodatkowych nacięć, takich jak polineuropatia lub zespół stopy cukrzycowej.
Przyczyny neuropatii cukrzycowej
Jak sama nazwa wskazuje, przyczyną neuropatii cukrzycowej jest z definicji cukrzyca. Uszkodzenie nerwów polega na trwale podwyższonym stężeniu cukru we krwi, jak może to mieć miejsce w przypadku nieleczonej lub źle leczonej cukrzycy. Szkodliwy efekt nie wpływa na cukier (Glukoza), ale do jednego z jego produktów rozkładu, metyloglioksalu. To jest dalej rozkładane w organizmie przez pewne enzymy, które jednak są przytłaczane przez trwale wysoki poziom cukru we krwi. Dlatego na dłuższą metę gromadzi się metyloglioksal, który zakłóca precyzyjnie regulowane procesy transportu jonów w komórkach nerwowych, a tym samym upośledza ich funkcjonalność. Obecnie prowadzone są badania nad substancjami czynnymi, które mogą obniżyć poziom metyloglioksalu.