Rak piersi
Synonimy w szerszym znaczeniu
- Rak piersi
- Mum Ca
- Inwazyjne Ductal Mum Ca
- Inwazyjna zrazikowa mama Ca
- stan zapalny piersi ok
Język angielski: rak piersi
Definicja raka piersi
Rak piersi (rak piersi) to złośliwy rozrost (nowotwór złośliwy) kobiecej lub męskiej piersi.
Rak może wywodzić się z przewodów gruczołów (przewody mleczne = rak przewodowy) lub z tkanki zrazików gruczołowych (rak zrazikowy).

Występowanie w populacji
Rak piersi (Mamma-Ca) jest najczęstszą złośliwą chorobą nowotworową u kobiet.
Każdego roku około 50 000 kobiet zapada na raka piersi w krajach uprzemysłowionych. Innymi słowy, oznacza to, że prawie co ósma do dziesiątej kobiety w krajach uprzemysłowionych zapadnie na taki guz w swoim życiu.
Czas nawrotu raka piersi to zwykle około 40 lat. Innym momentem, w którym kobiety coraz częściej zapadają na raka piersi, jest okres po menopauzie (klimakterium). Jednak młode kobiety w wieku 20 lat mogą również zachorować na raka piersi.
W wieku około 40 lat rak piersi jest główną przyczyną zgonów kobiet w krajach uprzemysłowionych.
Jeśli spojrzeć na liczbę nowych przypadków raka piersi na przestrzeni kilku lat, można dojść do wniosku, że z roku na rok rośnie liczba kobiet, u których rak piersi zachoruje na raka piersi.
Jednak w krajach rozwijających się jest zupełnie inaczej. Rak piersi jest tam rzadkością.
Ilustracja raka piersi
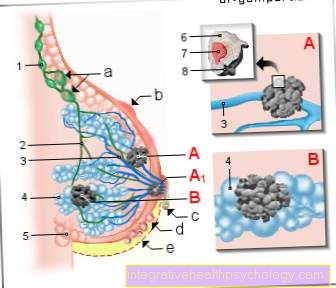
Rak piersi - rak piersi
(Złośliwy guz gruczołu mlekowego)
- Węzły chłonne pachowe -
Nodi lymphoidei axillares - Naczynia limfatyczne -
Vasa lymphatica - Kanał mleczny -
Przewód mlekowy - Zraz gruczołu mlekowego -
Lobuli glandulae mammariae - Tkanka tłuszczowa -
Corpus adiposum mammae - Komórka rakowa -
Komórka ze zmienionym materiałem genetycznym
(Zmutowana komórka) - Ciało jądrowe -
Jądro - Ściana komórkowa
Objawy raka piersi:
a - Powiększone węzły chłonne
b - guzek w klatce piersiowej
c - wyciek płynu
od sutka
d - wgłębienia skóry w klatce piersiowej
e - zmiana koloru,
Rozmiar, kształt klatki piersiowej
A - rak przewodowy
(80%) - rozwinięty rak przewodu mlekowego
znajduje się w komórkach przewodów mlecznych
A1 - rak Pageta -
rozwija się rak przewodowy
szczególnie w tkance sutków
B - rak zrazikowy
(15%) - rak zrazikowy,
powstaje w zrazikach gruczołu sutkowego
Przegląd wszystkich zdjęć Dr-Gumperta można znaleźć pod adresem: ilustracje medyczne
Rak piersi sutka
Rak sutka jest również nazywany chorobą Pageta. Ten rak może rosnąć lokalnie lub inwazyjnie. W przeciwieństwie do klasycznego raka piersi choroba Pageta wykazuje pewne charakterystyczne objawy. Swędzenie, pieczenie i łuszczenie się skóry na sutku są typowe. Mogą również wystąpić retrakcje na brodawki lub krwawe wycięcie z brodawki.
Podczas diagnostyki pobiera się mały kawałek tkanki za pomocą stempla i bada przez patologa. Wykonuje się również mammografię i ultrasonografię. Rak piersi na brodawki jest podobny do różnych guzów skóry lub łagodnych zmian skórnych, które również mogą pojawić się w tym obszarze. W miarę możliwości terapię przeprowadza się chirurgicznie, a następnie terapią systemową.
Przeczytaj więcej na ten temat: choroba Pageta
Przyczyny i czynniki ryzyka
Dokładna przyczyna rozwoju raka piersi jest nadal nieznana. Jednak u około 5% wszystkich pacjentek z rakiem piersi stwierdzono związek między rakiem piersi a zmianą w genie (mutacja genetyczna dziedziczona autosomalnie - recesywnie).
Więcej o przyczynach na: Przyczyny raka piersi
Zmiana (mutacja) u osób dotkniętych chorobą dotyczy genu BRCA-1 (Pierś okgen ncer 1 = gen raka piersi 1) na chromosomach 17 lub gen BRAC - 2 (Pierś okgen ncer 2 = rak piersi - gen 2) na chromosomach 13. Jeśli pacjent odziedziczy taką zmianę w genie, ma zwiększone ryzyko zachorowania na raka piersi.
Jeśli interesuje Cię ten temat, przeczytaj nasz następny artykuł poniżej: Mutacja BRCA
Inne czynniki ryzyka, które mogą sprzyjać rozwojowi raka piersi, to
- wczesny początek miesiączki (pierwsza miesiączka)
- a także późny początek menopauzy (menopauza)
- bez dzieci (nieródki)
- Kobiety, które urodziły pierwsze dziecko po 30 roku życia (późna Primipara)
Zapytaj o inne czynniki ryzyka
- Nadwaga (otyłość)
- Rak jajnika (rak jajnika)
- Rak macicy (rak endometrium)
- Rak okrężnicy i odbytnicy (rak okrężnicy / rak jelita grubego)
Niektóre łagodne zmiany w tkance piersi (tkanka łączna i / lub gruczołowa) (mastopatia stopnia 2 i 3) mogą również stanowić zwiększone ryzyko raka piersi. Palenie zwiększa również ryzyko zachorowania na raka piersi.
Jakie są czynniki ryzyka?
Jeśli chodzi o czynniki ryzyka, rozróżnia się hormonalne, dziedziczne i inne czynniki ryzyka. Jeśli chodzi o hormonalne czynniki ryzyka, im dłuższy aktywny okres hormonalny, tym większe ryzyko. Oznacza to, że kobiety z wczesnym początkiem krwawienia miesiączkowego i późnym początkiem menopauzy są bardziej zagrożone. Dzieje się tak również w przypadku kobiet, które nie są w ciąży lub mają ich niewiele, a także w przypadku stosowania hormonalnych środków antykoncepcyjnych w ciągu ostatnich 5 lat lub preparatów hormonalnych po menopauzie.
Jednym z dziedzicznych czynników ryzyka raka piersi jest mutacja w genie BRCA, genie raka piersi. Istnieje jednak wiele innych mutacji, które należą do czynników ryzyka rozwoju raka piersi. Oprócz tych dwóch dużych grup czynników ryzyka istnieją inne czynniki, które podsumowano w ramach innych czynników ryzyka.
Należą do nich na przykład starość, wysoka gęstość tkanki piersi, mała aktywność fizyczna, brak snu, palenie papierosów czy cukrzyca typu 2. Dodatni wywiad w kierunku raka piersi jest również jednym z czynników ryzyka raka piersi. Dodatni wywiad medyczny oznacza istniejącego raka piersi po jednej stronie lub innej zmiany, która jeszcze nie uległa degeneracji.
Przeczytaj więcej na ten temat w naszej witrynie internetowej Ryzyko raka piersi.
Co to jest gen raka piersi?
Gen raka piersi jest mutacją, czyli zmianą w budowie genetycznej genów BRCA. Istnieje wiele innych genów, które są związane z wyższym ryzykiem raka piersi, ale gen BRCA jest najlepiej zbadany. Mutacja jest dziedziczona jako cecha autosomalna dominująca. Oznacza to, że jeśli jeden z rodziców jest nosicielem mutacji, u dzieci istnieje 50-procentowe ryzyko odziedziczenia tej mutacji, a tym samym zwiększone ryzyko zachorowania na raka.
Osoby, które są nosicielami mutacji w tym genie, mają około 60-75 procent ryzyka zachorowania na raka piersi w ciągu życia i, w zależności od dokładnej mutacji, 10-60 procent ryzyka zachorowania na raka jajnika. Typowy gen raka piersi to wczesny początek i czas, w którym nowotwory występują częściej niż w normalnej populacji. Jeśli podejrzewa się mutację w genie BRCA w rodzinie, można przeprowadzić badanie genetyczne. Po pierwsze, osoba, która już jest chora, jest poddawana badaniu, a jeśli wynik jest pozytywny, można zaproponować badanie genetyczne najbliższej rodzinie. Gen raka piersi występuje również u jednej czwartej wszystkich mężczyzn z rakiem piersi. Ponieważ ryzyko zachorowania na raka jest tak zwiększone, wszystkie osoby z grupy ryzyka są objęte programem zintensyfikowanego wczesnego wykrywania w celu jak najwcześniejszego wykrycia wszelkich zmian nowotworowych.
Więcej informacji na ten temat można znaleźć pod adresem: Czy rak piersi jest dziedziczny?
Wiek
Wiek jest czynnikiem ryzyka raka piersi.
Ryzyko zachorowania na raka piersi wzrasta wraz z wiekiem, a młodsze kobiety rzadko są dotknięte tym problemem. U większości kobiet rak piersi rozwija się dopiero w wieku 40 lat, a zwłaszcza w wieku powyżej 50 lat. Większość chorób występuje po menopauzie.
Średni wiek zachorowania na raka piersi wynosi 64 lata.
Wszystkie inne nowotwory pojawiają się średnio dopiero w starszym wieku. Ryzyko zachorowania na raka piersi jest dodatkowo zwiększone, jeśli późny zryw wzrostu wystąpił w okresie dojrzewania lub jeśli menopauza (klimakterium z następującą po niej menopauzą) następuje późno.
Statystycznie bardziej narażone na raka piersi są również kobiety, które w chwili urodzenia pierwszego dziecka miały ponad 30 lat.
Rak piersi spowodowany paleniem
Palenie jest głównym czynnikiem ryzyka raka piersi. Badania wykazały, że kobiety, które palą, mają o 17% wyższy wskaźnik raka piersi. U silnych kobiet wskaźnik ten wzrasta nawet o 21%. Ciekawe jest również to, że szczególnie zagrożone są kobiety, które paliły ponad 5 lat przed pierwszą ciążą. Ma to związek z tym, że pierś nie różnicuje się w pełni przed pierwszą ciążą i jest bardzo podatna na szkodliwe wpływy wcześniej.
Rak piersi spowodowany alkoholem
Spożycie alkoholu jest czynnikiem ryzyka raka piersi lub innych nowotworów. Alkohol jest prawdopodobnie najbardziej szkodliwym działaniem, jeśli jest spożywany codziennie. Wtedy nawet niewielkie ilości alkoholu (5-15 gramów) wystarczą, aby mieć szkodliwy wpływ na tkankę gruczołu sutkowego. Dlatego powstrzymanie się od alkoholu jest znacznie bardziej skuteczne niż zwykłe zmniejszenie dawki.
Rak piersi i pigułka - czy istnieje związek?
Przyjmowanie pigułki może zwiększyć ryzyko raka piersi. Wynika to z hormonów zawartych w pigułce. W nowszych badaniach wykazano, że ryzyko raka piersi może wzrosnąć nawet o 20%, jeśli obecnie zażywasz pigułkę lub przyjmujesz ją do 5 lat temu. Ryzyko wzrasta, im dłużej bierzesz pigułkę. W kategoriach bezwzględnych oznacza to 13 dodatkowych kobiet na 100 000, które zachorują na raka piersi, co można przeliczyć na 0,013%. Zwiększone ryzyko raka piersi należy zawsze porównywać z korzyściami, jakie przynosi pigułka.
Witamina D a rak piersi - jaki jest związek?
Badania wykazały, że niski poziom witaminy D wiąże się z wyższą śmiertelnością z powodu wszystkich przyczyn raka piersi. Nie jest jednak jasne, czy zaawansowane nowotwory prowadzą do obniżenia poziomu witaminy D, czyli czy jest to konsekwencja raka, czy też przyczyna cięższego przebiegu. Jak dotąd nie zaleca się jednak przyjmowania suplementów witaminy D w postaci ryczałtu, gdyż wpływ preparatów na przebieg schorzeń nie został jeszcze odpowiednio zbadany.
Pojawienie się choroby
Rak piersi rozwija się we wstępnych stadiach przez kilka lat. Początkowo normalne komórki (komórki zróżnicowane) zmieniają się w czasie, odróżnicowują, że tak powiem (komórki niezróżnicowane). Wówczas zwykle nie mogą być dłużej kontrolowane przez mechanizmy regulacyjne organizmu, ale nadal rosną i zmieniają się niezależnie. Ostatecznie komórki rakowe tracą swoją pierwotną funkcję.
Etapem wstępnym (stan przedrakowy) raka piersi przewodów wydalniczych (inwazyjny rak przewodowy piersi) jest tzw. Rak powierzchniowy przewodów mlecznych (rak przewodowy in situ = DCIS). Stanowi 90% wszystkich prekursorów raka piersi. W tym raku powierzchniowym komórki już się zmieniają, ale nie wrastają w głąb tkanki w sposób destrukcyjny. Jak sama nazwa wskazuje, raki powierzchniowe rosną więc powierzchownie. Przechodzą przez pewną linię (błonę podstawną), która nie oddziela powierzchownych komórek od otaczającej tkanki. Komórki rakowe raka powierzchniowego również nie osadzają się (tworzą przerzuty) w innych narządach. Około 20% tych powierzchniowych raków przewodów mlecznych występuje po obu stronach iw kilku miejscach (mnogich).
Jeśli taki powierzchniowy rak rośnie (namnaża się) szybciej niż mogą tworzyć się naczynia, które mogą zaopatrywać raka powierzchniowego w składniki odżywcze, niektóre części guza mogą obumrzeć (martwica). Te martwe części mogą w dalszym przebiegu zwapniać. Te zwapnienia można wykryć w tkance raka piersi za pomocą mammografii.
Niszczycielski (niszczący, inwazyjny) rak piersi, który przenika (nacieka) otaczającą tkankę może rozwinąć się z tych powierzchniowych raków przewodów mlecznych, czyli we wstępnym stadium raka przewodów mlecznych. Zwykle dzieje się to za mniej niż 10 lat.
Wstępne stadium raka piersi zrazikami (inwazyjny zrazikowy rak piersi) jest również rakiem powierzchniowym (rak zrazikowy in situ = LCIS). To nie namnaża się w przewodach, ale w tkance zrazików (zrazików). Martwa tkanka występuje rzadziej niż w przypadku raka powierzchniowego przewodów mlecznych, dlatego też rzadziej występują zwapnienia. Około 30% z nich występuje po obu stronach, a około 60% jest zlokalizowane (zlokalizowane) w kilku miejscach (wieloośrodkowo). Po około 25 latach ten wstępny etap przekształci się w raka zrazików piersi.
Przeczytaj również nasze strony Etapy raka piersi i Rak piersi.
Rak gruczołu mlekowego jest najczęstszym typem raka piersi, zaraz za nim znajduje się rak piersi zrazika. Inną rzadką postacią raka piersi jest rak śluzowy, zwany także chorobą żółciową, który może wytwarzać gęsty śluz. Rak rdzeniasty i rak brodawkowaty to także inne rzadkie postacie raka piersi. Inne rzadkie postacie to rak kanalikowy, rak gruczołowo-torbielowaty i rak zaskórnikowy. Ten ostatni jest złośliwym guzem z martwymi komórkami (martwicą) pośrodku.
Tak zwany zapalny rak piersi (zapalny rak piersi) ma szczególną postać. Stanowi 1-4% wszystkich przypadków raka piersi. Nazwa pochodzi od tego, że pierś wygląda na stan zapalny. Kolonizacja komórek nowotworowych w układzie limfatycznym (limfangiosis carcinomatosa) skóry prowadzi do przegrzania i zaczerwienienia (rumień) piersi. Pierś jest również spuchnięta. Skóra ma wgłębienia (skórka pomarańczowa). W przypadku piersi o takim wyglądzie zawsze należy wyjaśnić, czy jest to stan zapalny czy rak piersi.
Przeczytaj również nasz artykuł na ten temat Obrzęk klatki piersiowej.
Rak Pageta (choroba Pageta sutka) to szczególny rodzaj raka piersi. W tym typie raka piersi guzek łączy się z brodawką (brodawką). Sutek jest czerwony, łuszczący się i swędzący
Jakie są rodzaje raka piersi?
Istnieje wiele klasyfikacji określających strukturę różnych typów raka piersi. Na przykład możesz spojrzeć na histologię, czyli skład tkanki raka. W tym miejscu rozróżnia się raka in situ i raka inwazyjnego. Rak in situ jest nieinwazyjnie rosnącym nowotworem, który jeszcze nie przekroczył granic komórkowych. W tej grupie histologia nadal różnicuje raka przewodowego i zrazikowego in situ. W przypadku raków inwazyjnych najczęściej spotyka się raki „nietypowego typu” (NST), których nie można przypisać do żadnego konkretnego typu.
Szczególnymi postaciami raka piersi są zapalny rak piersi (zapalny rak piersi) i choroba Pageta, zapalny guz sutka. Następnie możesz sklasyfikować różne typy raka piersi według statusu ich receptorów, co ma znaczenie przy podejmowaniu decyzji o leczeniu. Najbardziej znanym jest potrójnie ujemny rak piersi, który nie ma receptorów dla przeciwciał ani hormonów. Wszystkie konstelacje receptorów są podzielone na różne grupy i wraz z rozmiarem i zróżnicowaniem guza wywodzi się z tego terapia.
Dowiedz się więcej na ten temat: Jakie są rodzaje raka piersi?
Jakie są objawy raka piersi?
Rak piersi zwykle wiąże się z objawami dopiero w zaawansowanym stadium. Najwcześniejsza postać DCIS wykazuje objawy tylko u około 20% wszystkich kobiet. Możliwe, że na klatce piersiowej znajdują się wgłębienia, które również mogą być zaczerwienione. Zawsze należy zwracać uwagę na asymetrie skóry i kontur piersi. Może to być oznaką miejscowych zmian w tkance piersi. Jedną z oznak, że ustrukturyzowane badania przesiewowe w kierunku raka powinny wykryć wcześnie, jest miejscowe stwardnienie piersi.
Często są rozmyte, niewrażliwe na nacisk i nie można ich ruszać. Najczęstsza lokalizacja to górna i zewnętrzna część klatki piersiowej oraz okolice pachy. W ramach badań przesiewowych w kierunku raka węzły chłonne pod pachą są również badane palpacyjnie, ponieważ w zaawansowanym raku piersi mogą być powiększone do palpacji. Przesunięty wzrost raka piersi może spowodować zablokowanie naczyń limfatycznych i rozwój obrzęku limfatycznego. Prowadzi to do zatrzymywania wody w piersi i może powodować zmiany skórne, takie jak skórka pomarańczowa. Jeśli rak piersi jest bardzo zaawansowany, może objawiać się spadkiem wydajności i utratą wagi.
Przeczytaj więcej na ten temat: Jak rozpoznajesz raka piersi?
Jak rozpoznać raka piersi?
Aby wcześnie wykryć raka piersi, należy regularnie badać własną pierś.
Zaleca się czuć na piersiach guzki i zmiany po około tygodniu od miesiączki, w tym czasie tkanka piersi jest bardzo miękka i łatwa do zbadania. Pod pachą należy również wyczuć obrzęk węzłów chłonnych. Piersi można wyczuć na kilka sposobów. O prawidłową realizację należy zapytać ginekologa. Z reguły guzki wykryte podczas samobadania są łagodne (zwłaszcza u młodych kobiet), ale każda zmiana powinna zostać wyjaśniona przez lekarza.
W ponad połowie przypadków guz sutka znajduje się w górnej zewnętrznej ćwiartce piersi, dlatego też w trakcie samobadania należy zwrócić szczególną uwagę na ten obszar. Jednak rak piersi nie zawsze jest łatwy do wykrycia podczas samobadania.
Dodatkowo każda kobieta powinna raz w roku poddać się wczesnemu badaniu diagnostycznemu przez ginekologa. Fizyczne badanie i regularne kontrole lekarskie odgrywają ważną rolę we wczesnym wykrywaniu raka piersi. Kobiety w wieku od 50 do 69 lat mają możliwość wykonania badania mammograficznego (prześwietlenie klatki piersiowej) co dwa lata. Przed 50 rokiem życia występuje tylko około 20 procent wszystkich guzów piersi, dlatego tylko pacjentki wysokiego ryzyka przed 50 rokiem życia powinny być poddawane regularnym badaniom przesiewowym w mammografii.
Innym ważnym sposobem wykrycia guza piersi na wczesnym etapie, oprócz samobadania i mammografii, jest badanie ultrasonograficzne (Sonografia) piersi Nawet jeśli podczas badania palpacyjnego wykryto guzek, zawsze przeprowadza się badanie ultrasonograficzne. Na przykład można rozróżnić, czy jest to łagodna torbiel piersi (jama wypełniona płynem) czy gruczolakowłókniak (częste łagodne tworzenie się nowej tkanki w kobiecej piersi).
Niektóre postacie guzów piersi można rozpoznać na podstawie badania ultrasonograficznego, w przypadkach niejasnych stosuje się dla pewności Pobrano i zbadano biopsję piersi (pobranie próbki tkanki).
Zasadniczo wskazane jest skonsultowanie się z lekarzem w przypadku każdej zmiany zauważonej w klatce piersiowej.
Zmiany wskazujące na raka piersi mogą obejmować:
- guzkowe ustalenia dotykowe,
- nowo pojawiające się cofnięcia i wybrzuszenia klatki piersiowej,
- Wyładowanie z brodawki
- cofnięcie brodawki.
Rak piersi można wcześnie wykryć lub wykluczyć poprzez dalsze badania.
Przeczytaj również naszą stronę Wykrywanie raka piersi, Ropa z brodawki
Czy ból piersi jest wskaźnikiem raka piersi?
Rak piersi nie powoduje bólu ani innego dyskomfortu we wczesnych stadiach.
Cykliczny ból w klatce piersiowej, który pojawia się regularnie w związku z cyklem miesiączkowym i zwykle ustępuje wraz z początkiem miesiączki, jest w większości przypadków spowodowany wahaniami hormonalnymi i dlatego nie jest powodem do niepokoju i nie jest oznaką raka piersi.
W późniejszych stadiach rak piersi może czasami wywoływać ból, który w większości przypadków występuje jednostronnie w jednej piersi i nie jest związany z cyklem miesiączkowym.
Gdzie zlokalizowany jest rak piersi?
Rak piersi jest najczęściej zlokalizowany w górnym, zewnętrznym kwadrancie i może rozciągać się aż do dróg drenażu limfatycznego pod pachą. Powodem tego jest to, że w tym miejscu występuje największa objętość gruczołów. Teoretycznie rak piersi może również znajdować się w dowolnym innym miejscu w piersi.
Objawy
Często rak piersi nie jest wykrywany przez pewien dyskomfort lub ból. Większość raka piersi rozpoznaje się, gdy dana osoba lub ginekolog poczuje guzek podczas wizyty kontrolnej.
Istnieją jednak oznaki, które przynajmniej wymagają wyjaśnienia, czy może to być rak piersi.
Należą do nich np. Stwardnienie piersi lub skóry piersi, a także ból, ucisk czy uczucie napięcia w klatce piersiowej.
Dodatkowo:
- Wycofanie skóry piersi
- Zapalenie piersi lub skóry piersi
- Swędzenie w okolicy brodawki
- Zmiany w sutku
lub - Płyn wyciekający z brodawki (szczególnie krwawe wydzieliny)
Podobnie jak w przypadku każdego raka, rak piersi może mieć również ogólne objawy, takie jak ogólne uczucie osłabienia, utrata apetytu, utrata masy ciała (niezamierzone, w krótkim czasie) lub nocne poty. Jednak jeden lub więcej z tych objawów niekoniecznie musi być spowodowanych przez raka piersi . Mogą być również wywoływane przez inne choroby.
W bardziej zaawansowanych stadiach raka piersi czasami rozpoznaje się tylko wtedy, gdy nowotwory potomne (przerzuty) rozprzestrzeniają się do węzłów chłonnych lub innych narządów.
Przeczytaj więcej na ten temat: Zajęcie węzłów chłonnych w raku piersi
W zależności od umiejscowienia guza (przerzutów) mogą wystąpić objawy, takie jak wyczuwalny wyczuwalnie zgrubienie węzła chłonnego pod pachą, duszność lub trudności w oddychaniu, ból kości, ale także bóle głowy, zaburzenia świadomości i osłabiona wrażliwość.
Te dolegliwości nie są spowodowane wyłącznie przez raka i mogą również wystąpić w przypadku innych chorób lub w niektórych przypadkach u zdrowych ludzi.
Przeczytaj więcej na ten temat w naszej witrynie internetowej Objawy raka piersi.
Ból związany z rakiem piersi
Ból w klatce piersiowej występuje bardzo często, prawie wszystkie kobiety odczuwają ból w klatce piersiowej, szczególnie w drugiej połowie cyklu. Ból ten zwykle ustępuje lub ustępuje z początkiem miesiączki.
Te dolegliwości są nieszkodliwe i są powodowane przez hormony.
Rak piersi nie powoduje dyskomfortu ani bólu, zwłaszcza we wczesnym stadium. Jednak w raku piersi mogą wystąpić objawy, takie jak ból, ucisk lub ucisk w piersi.
Ponieważ te objawy raka piersi mogą również wskazywać na inne choroby (np. Torbiele wypełnione płynem w piersi), zawsze zaleca się, aby objawy zostały wyjaśnione przez ginekologa w celu ustalenia rzeczywistej przyczyny.
Przeczytaj więcej o tutaj Objawy raka piersi.
Ból pleców
W przypadku wystąpienia bólu pleców, który można powiązać jedynie z rakiem piersi, należy wziąć pod uwagę podejrzenie przerzutów do kości. Oczywiście ból pleców może mieć wiele innych przyczyn, ale jeśli wiadomo, że masz raka piersi, należy w miarę możliwości wykluczyć przerzuty.
Przerzuty
W zaawansowanych stadiach raka piersi guzy mogą rozprzestrzeniać się (przerzuty) do innych narządów, na przykład do kości.
Poszczególne komórki raka piersi migrują do innych tkanek lub narządów poprzez przepływ krwi lub limfy. Jak dotąd nie ma sensu poszukiwanie tych pojedynczych komórek przy użyciu wyrafinowanych metod, ponieważ wiele z nich ginie w wyniku stosowania hormonu adiuwantowego lub chemioterapii.
Mimo to niektóre z tych komórek raka piersi mogą prędzej czy później przerodzić się w przerzuty, najczęściej:
- w kościach
- płuca
- węzły chłonne powyżej obojczyka
- wątroba
- skóry
lub - w mózgu
Te przerzuty można nadal wykrywać dziesiątki lat po początkowo skutecznym leczeniu raka piersi. Obecnie nie zawsze jest możliwe wyleczenie w przypadku wystąpienia przerzutów raka piersi.
Obecnym celem leczenia jest jak najdłuższa kontrola choroby, łagodzenie objawów i utrzymanie jakości życia osób dotkniętych chorobą. W zależności od miejsca powstania przerzutów przebieg choroby może się znacznie różnić.
W leczeniu odgrywa rolę kilka czynników, takich jak biologiczne cechy guza, wiek, sytuacja hormonalna, ogólny stan zdrowia i życzenia osób dotkniętych chorobą.
W leczeniu przerzutów bierze się pod uwagę przede wszystkim leki, które mają działanie ogólnoustrojowe (wpływają na cały organizm).
Dostępne są hormony i chemioterapie oraz bisfosfoniany w przypadku przerzutów do kości. W niektórych przypadkach przerzuty mogą być również operowane lub napromieniane.
Przeczytaj więcej informacji na ten temat poniżej Przerzuty w raku piersi.
Przerzuty do kości
Przerzuty do kości w raku piersi najczęściej występują w kręgosłupie, miednicy lub długich kościach rurkowych, takich jak kość udowa. Możesz zauważyć ból w okolicy lub nagłe złamania bez urazu. Przerzuty do kości są stabilizowane chirurgicznie lub mogą być napromieniane. Napromienianie może zarówno doprowadzić do ponownej stabilizacji substancji kostnej, jak i złagodzić ból. Decyzję o wyborze metody terapii należy zawsze podejmować indywidualnie.
Przerzuty do wątroby
Przerzuty do wątroby nie są typowe dla zaawansowanego raka piersi i często pojawiają się w ciągu trzech lat od wstępnej diagnozy. Typowe objawy mogą obejmować zażółcenie skóry lub wyczuwalne powiększenie wątroby. Dopóki można je wytyczać lokalnie i nie wyrosły jeszcze wokół większych naczyń, można je operować i usuwać. Ważne jest, aby przerzuty zostały usunięte w całości i aby nie pozostały żadne pozostałości.
Przerzuty do mózgu
Przerzuty w mózgu mogą objawiać się paraliżem, innymi niepowodzeniami lub zmianami osobowości. Zależy to w dużej mierze od tego, jak duże są przerzuty i gdzie w mózgu się znajdują. Jeśli jest tylko jeden przerzut, podjęto by próbę usunięcia go operacją, a następnie napromieniowania regionu. W przypadku dwóch lub więcej przerzutów rozważa się napromienianie całego mózgu. Oprócz tej specyficznej terapii należy również stosować ogólnoustrojową chemioterapię, terapię immunologiczną i hormonalną.
Co oznacza zajęcie węzłów chłonnych?
Infestacja węzłów chłonnych ogólnie oznacza, że komórki nowotworowe nagromadziły się w węzłach chłonnych. Oznacza to również, że nie jest to już kwestia lokalnego wzrostu guza, ale że guz już rozprzestrzenił się ogólnoustrojowo. Komórki nowotworowe są transportowane do najbliższych węzłów chłonnych drogami drenażu limfatycznego w piersi. W przypadku piersi są to węzły chłonne pod pachą. Zajęcie węzłów chłonnych odgrywa również ważną rolę prognostyczną w raku piersi.
Przeczytaj więcej na ten temat: Zajęcie węzłów chłonnych w raku piersi
To zależy od tego, czy dotknięte są węzły chłonne i ile. Ponadto zajęcie węzłów chłonnych ma wpływ na terapię. Jeśli podejrzewasz, że węzły chłonne wartownicze są dotknięte przed operacją, należy je usunąć i zbadać patologicznie podczas operacji. Wartownicze węzły chłonne to węzły chłonne, które są atakowane jako pierwsze, gdy guz się rozprzestrzenia. Jeśli wartownicze węzły chłonne nie są zakażone komórkami nowotworowymi, pozostałe węzły chłonne mogą pozostać w ciele. W przypadku ataku z pachy usuwa się co najmniej 10 węzłów chłonnych.
Diagnoza raka piersi
Większość kobiet (około 75% wszystkich kobiet z rakiem piersi) sama zauważa guzek w piersi jako pierwszy objaw raka piersi, a następnie udaje się do swojego ginekologa. U innych pacjentek rak piersi jest wykrywany np. Podczas badania profilaktycznego.
Lekarz prowadzący musi najpierw dowiedzieć się o objawach pacjenta i czynnikach ryzyka (wywiad). Następnie należy obejrzeć obie piersi (sprawdzony) i przeskanowano w poszukiwaniu możliwych węzłów (wyczuwalny) stają się. Jeśli lekarz stwierdzi, że coś jest nienormalne, wykonuje się mammografię i / lub USG mammograficzne piersi.
Mammografia to szczególny rodzaj prześwietlenia klatki piersiowej. Wykonywany jest podczas badań przesiewowych w kierunku raka lub w przypadku podejrzenia raka piersi. Wyraźne skupiska komórek w piersi można łatwo rozpoznać.
Mammosonografia to szczególny rodzaj badania ultrasonograficznego (USG) piersi. Zwykle wykonuje się to jako dodatek do mammografii.
Rezonans magnetyczny (MRI) piersi (piersi - MRI piersi) jest rzadko stosowana jako metoda badania, ponieważ w tej procedurze brakuje na przykład 60-70% wszystkich prekursorów raka. Jednak rezonans magnetyczny piersi może być przydatny do odróżnienia guza od bliznowaciejącej zmiany w piersi. Rezonans magnetyczny piersi jest również pomocnym badaniem w wykrywaniu raka piersi, jeśli w węzłach chłonnych pod pachą znajdują się komórki rakowe, ale w mammografii lub mammografii nie widać guza piersi.
Przeczytaj również nasz temat: MRI w przypadku raka piersi
W celu dokładniejszego zbadania guza można pobrać próbkę tkanki (biopsję) z guza za pomocą specjalnej igły (minimalnie inwazyjna aspiracja cienkoigłowa). Tę próbkę tkanki można wykorzystać do określenia, jaki to rodzaj guza i czy jest złośliwy, czy łagodny (łagodny). Jeśli guz jest złośliwy, można również wypowiedzieć się o rodzaju obecnego raka piersi.
Przeczytaj więcej na ten temat tutaj Próbki tkanek w raku piersi.
W przypadku wykrycia nowotworu złośliwego za pomocą wyżej wymienionych badań sensowne jest zbadanie innych narządów, w których nowotwór osiedla się pod kątem raka (badanie przesiewowe). Odbywa się to poprzez wykonanie prześwietlenia klatki piersiowej (Rentgen klatki piersiowej), USG wątroby (USG wątroby), badanie ginekologiczne oraz scyntygrafia kości.
Przeczytaj więcej na ten temat: RTG klatki piersiowej (RTG klatki piersiowej)
Scyntygrafia kości to procedura obrazowania wykorzystywana do wizualizacji guzów lub zapalenia metodami medycyny nuklearnej. Dokładniej oznacza to, że pewna substancja, w której obecne są tak zwane radionukleotydy, jest wstrzykiwana do naczynia pacjenta. W scyntygramie kości te radionukleotydy gromadzą się specyficznie w kości, szczególnie bezpośrednio w komórkach nowotworowych lub zapalnych. Emitują wiązki promieni gamma, które można zmierzyć specjalną kamerą (kamera gamma) i przekształcić w obraz. Jeśli pacjent ma teraz komórki rakowe w kości, które rozprzestrzeniły się z raka piersi, można to rozpoznać za pomocą takiego obrazu scyntygraficznego.
Przeczytaj również naszą stronę Badania przesiewowe w kierunku raka piersi.
Mammografia
Mammografia to zabieg wykorzystujący promieniowanie rentgenowskie i mogący ujawnić mikrozwapnienia w piersi. Jest częścią programu badań przesiewowych w kierunku raka piersi. Od 50 roku życia każdej kobiecie zaleca się wykonywanie mammografii co dwa lata. Ponadto mammografię stosuje się u kobiet po 40 roku życia w celu wyjaśnienia nieprawidłowych, wyczuwalnych objawów.
Przeczytaj więcej na ten temat: Mammografia
Jak się czujesz raka piersi?
Ważnym elementem wczesnego wykrywania raka piersi jest poinstruowanie pacjentki o samodzielnym palpacji piersi. Zanim zaczniesz czuć, możesz również spojrzeć na piersi po tej samej stronie. Nowe asymetrie wskazują na zmiany w tkance. Patrzysz więc na wgniecenia, wybrzuszenia lub zmiany na skórze. Poza tym patrzysz też na sutki, bo tu też jest rak piersi.
Badanie palpacyjne przeprowadza się raz z wiszącymi rękami, a następnie z podniesionymi rękami. Należy uważać, aby dotknąć wszystkich obszarów klatki piersiowej. Działa to najlepiej, jeśli podzielisz pierś na cztery ćwiartki i pracujesz nad każdą ćwiartką jedna po drugiej. Badanie palpacyjne zawsze przeprowadza się dwoma rękami. Jedna ręka czuje, a druga działa jak zaczep. Ważne jest, aby zawsze skanować obie piersi obok siebie. Oprócz piersi należy również dotknąć palpacyjnie najważniejsze obszary węzłów chłonnych. Obejmuje to pachy oraz obszary powyżej i poniżej obojczyka. Tutaj zwracasz uwagę na powiększone węzły chłonne, które można wyczuć sferycznie.
Przeczytaj więcej na ten temat: Jak możesz poczuć raka piersi?
Co to jest badanie przesiewowe w kierunku raka piersi?
Badania przesiewowe w kierunku raka piersi obejmują ustrukturyzowane i regularne badania profilaktyczne mające na celu wykrycie wczesnych stadiów raka piersi. U kobiet bez czynników ryzyka program badań przesiewowych w kierunku raka piersi rozpoczyna się w wieku 30 lat. Jednak wielu ginekologów wykonuje również badanie palpacyjne piersi w ramach badania ginekologicznego i instruuje pacjentki o samobadaniu. Od 50 roku życia do 69 roku życia, oprócz badania palpacyjnego, częścią wczesnego wykrywania jest wykonywana co dwa lata mammografia. Sonografia lub rezonans magnetyczny piersi są używane tylko w przypadku specjalnych pytań i nie są standardem.
Jeśli w rodzinie występuje dziedziczny rak piersi, prowadzony jest program zintensyfikowanego wczesnego wykrywania. Z reguły zaczynasz od corocznych badań palpacyjnych od 25 roku życia, a mammografii od 40. Istnieją również konstelacje rodzinne, w których można wskazać mammografię od 30 roku życia. Szczególnie w tej grupie pacjentów jest również to, że od 25 roku życia oprócz badania palpacyjnego wykonuje się coroczne badanie USG i rezonans magnetyczny. Obecnie nie ma badań przesiewowych w kierunku raka piersi u mężczyzn. Ustrukturyzowane wczesne egzaminy mogą być przydatne dla osób zagrożonych.
Przeczytaj więcej na ten temat: Badania przesiewowe w kierunku raka piersi
Rak piersi u mężczyzn
Rak piersi u mężczyzn zdecydowanie nie występuje tak często, jak u kobiet. W Niemczech co roku 1,5 na 100 000 mężczyzn zapada na raka piersi. Oznacza to, że co 800-ty mężczyzna w Niemczech zachoruje na raka piersi w ciągu swojego życia. Rak piersi u mężczyzn jest predysponowany genetycznie w 25% przypadków, ale otyłość i napromienianie ściany klatki piersiowej mogą również zwiększać ryzyko raka piersi u mężczyzn. Diagnoza opiera się na schemacie raka piersi u kobiet.
Odbędzie się konsultacja z lekarzem, badanie fizykalne oraz mammografia i ultrasonografia. Ponieważ rak piersi u mężczyzn często ma podłoże dziedziczne, należy również zaoferować poradnictwo genetyczne w celu zidentyfikowania innych osób zagrożonych. Z reguły mastektomia jest wykonywana jako zabieg chirurgiczny, a węzły chłonne wartownicze są usuwane i badane, podobnie jak u kobiet. W przypadku większych guzów (> 2 cm), zajęcia węzłów chłonnych lub stanu ujemnego receptora hormonalnego, ponowne napromienianie przeprowadza się zawsze u mężczyzn. Po zabiegu następuje uzupełniająca terapia systemowa. Zalecenia dotyczące chemioterapii i immunoterapii są identyczne jak dla kobiet. Często rak piersi u mężczyzn jest również dodatni dla receptora hormonalnego. W takim przypadku tamoksyfen podaje się przez 5 lat, tak jak u kobiet. Inhibitory aromatazy są raczej nietypowe dla mężczyzn.
Rak piersi jest najczęstszym typem raka u kobiet, dlatego też z czysto statystycznego punktu widzenia ryzyko zachorowania na raka piersi u mężczyzn jest znacznie mniejsze niż u kobiet. Ponieważ rak piersi jest typową chorobą kobiet, ten typ guza często wykrywa się późno u mężczyzn.
Większości mężczyzn trudno jest z perspektywy czasu ustalić, co dokładnie spowodowało raka piersi. Jak dotąd znanych jest tylko kilka czynników, które zwiększają ryzyko raka piersi u mężczyzn. Należą do nich na przykład tak zwane geny raka piersi. Istnieją pewne dziedziczne lub spontanicznie występujące zmiany genetyczne, które zwiększają ryzyko raka piersi zarówno u kobiet, jak iu mężczyzn (np. Geny BRCA, geny raka piersi). Te zmiany genetyczne występują tylko u kilku dotkniętych nimi osób. Czynniki hormonalne również odgrywają rolę w rozwoju raka piersi. Mężczyźni (podobnie jak kobiety) również produkują hormon płciowy estrogen, ale zwykle w znacznie mniejszych ilościach niż kobiety.
Wyższe poziomy estrogenu występują na przykład u osób z dużą nadwagą lub chorobami wątroby, takimi jak marskość lub kurczenie się.
Podejrzewa się, że zwiększają ryzyko raka piersi, istnieją również hormony zwiększające wydolność, takie jak te przyjmowane przez kulturystów przez długi czas.
Mężczyźni z tak zwanym zespołem Klinefeltera (jeden lub więcej dodatkowych żeńskich chromosomów X) mają podobnie wysokie ryzyko raka piersi jak kobiety.
Rak piersi u mężczyzn jest widoczny poprzez wyczuwalne guzki. Jednak płynne wydzieliny z brodawki sutkowej, niewielkie stany zapalne lub rany lub cofnięcie się skóry piersi lub brodawki są również uważane za sygnały ostrzegawcze dla raka piersi.
Ultradźwięki i mammografie (prześwietlenia klatki piersiowej) są również stosowane u mężczyzn, ale nie są tak przydatne, jak u kobiet.
Rozpoznanie raka piersi dokonuje się na podstawie biopsji (próbki tkanki) pobranej z piersi i zbadanej. Leczenie raka piersi u mężczyzn również niewiele różni się od leczenia kobiet.
Obszary podejrzane o guzy, a także sąsiadujące z pachą węzły chłonne są usuwane chirurgicznie. Niekiedy po operacji konieczne jest podjęcie działań wspomagających w celu zniszczenia komórek nowotworowych, które mogły pozostać w organizmie (np. Radioterapia ściany klatki piersiowej, chemioterapia). Terapia antyhormonalna jest często wskazana u mężczyzn, ponieważ guz rośnie w sposób zależny od estrogenu.
Aby uzyskać więcej informacji, zobacz także: Rak piersi u mężczyzn
Jakie są objawy raka piersi u mężczyzn?
Również u mężczyzn bezbolesne guzki w okolicy piersi są oznaką raka piersi. Co więcej, przy białawym wydzielinie z brodawki, zmianach i cofnięciu brodawki, a także owrzodzeniach piersi w przypadku zmian złośliwych.
We wczesnych stadiach nie ma ogólnych objawów, później może wystąpić ogólne wyczerpanie i obniżona wydajność. Przerzuty, rozprzestrzenianie się guza w organizmie, mogą również prowadzić do określonych objawów, w zależności od miejsca ich wystąpienia. W przypadku przerzutów do węzłów chłonnych w okolicy pach może wystąpić ból kostny w miejscu przerzutów do kości oraz obrzęk ramienia.
Przeczytaj więcej na ten temat pod adresem: Jak rozpoznajesz raka piersi u mężczyzn?
Leczenie raka piersi
Markery nowotworowe
W raku piersi główną rolę odgrywają dwa receptory nowotworowe. Określenie tych receptorów lub markerów ma ogromne znaczenie dla terapii, a także dla rokowania. Z jednej strony określasz receptor HER2. Pozytywny status receptora jest początkowo związany ze złym rokowaniem, ponieważ guzy są zwykle bardziej agresywne.
Jednak guzy te można bardzo dobrze leczyć przeciwciałami. Po drugie, rutynowo określa się status receptora hormonalnego. Inne markery nowotworowe, które określa się na przykład w raku okrężnicy lub trzustki, są zwykle przydatne w raku piersi. Marker nowotworowy CA 15-3 można określić w zaawansowanym raku piersi. Nie można go jednak używać do wykrywania przerzutów, a jedynie do kontrolowania przebiegu terapii.
operacja
Operacja w leczeniu raka piersi stanowi centralny filar terapii, o ile nie stwierdza się przerzutów, operacja jest celem każdej pacjentki. Rak piersi można leczyć dwiema różnymi metodami chirurgicznymi. Wykonuje się operację oszczędzającą pierś (BET, terapia oszczędzająca) lub usuwa się pierś w ramach mastektomii. Wybór procedury zależy od rozległości i lokalizacji guza.
Mastektomia jest starszą z dwóch metod. Podczas operacji usuwa się całą pierś (tkankę gruczołową i skórę) oraz, jeśli to konieczne, leżący pod spodem mięsień piersiowy. Powiększenie piersi implantem piersi może odbywać się w określonych odstępach czasu po operacji lub naświetlaniu. Nowszy BET usuwa tylko tkankę z guzem i mały kawałek skóry.
Pozostała część tkanki gruczołowej i skóry. Obecnie BET przeprowadza się u około 70% wszystkich pacjentów i nieuchronnie wiąże się z napromienianiem pozostałej tkanki. Każda operacja zwykle obejmuje usunięcie węzłów chłonnych z pachy. To, ile węzłów chłonnych należy usunąć, zależy od tego, czy są komórki nowotworowe, czy nie.
Przeczytaj także artykuł na ten temat: Chirurgia raka piersi
chemoterapia
Chemioterapia (w skrócie: chemia) ma ogromne znaczenie w leczeniu raka piersi.
Nie każda postać raka piersi może i musi być leczona chemioterapią; musi być ku temu wyraźny powód.
Każdy rak piersi musi być leczony inaczej i za każdym razem należy przeprowadzić indywidualnie dobraną i odpowiednio dobraną terapię. W przypadku chemioterapii jako części planu leczenia raka piersi, w zależności od fazy choroby, w której wykonywana jest chemioterapia, rozróżnia się:
- podstawowy (neoadiuwant)
- adiuwant
lub - terapia paliatywna.
Pierwotną chemioterapię wykonuje się zwykle przed operacją, co może być szczególnie ważne, jeśli np. Operacja nie jest możliwa, jeśli guz jest zbyt duży lub ma stan zapalny. W większości przypadków przeprowadza się wtedy leczenie chirurgiczne w celu ostatecznego usunięcia guza. O terapii uzupełniającej mówi się, gdy chemioterapię przeprowadza się po operacji i nie ma złogów nowotworowych w innych narządach (przerzuty). Jeśli udowodniono już osiadanie guza, przydatna może być również chemioterapia; wtedy nazywa się to terapią paliatywną.
Ta paliatywna chemia może być przydatna w leczeniu objawów, takich jak ból spowodowany przerzutami, duszność lub objawy skórne.Leki chemioterapeutyczne) Należy wziąć pod uwagę wiele czynników, takich jak funkcje narządów (zwłaszcza serca i szpiku kostnego), osiedlenie się guza, objawy i wiele innych. Ponieważ w Niemczech zatwierdzono wiele różnych środków chemioterapeutycznych do leczenia raka piersi, można osiągnąć indywidualną i optymalną terapię.
Przeczytaj więcej na ten temat: Chemioterapia raka piersi
Tutaj możesz również dowiedzieć się o generale Terapia raka piersi i Napromienianie raka piersi poinformować.
Naświetlanie
Po każdej operacji oszczędzającej naświetla się pozostałą tkankę piersiową i ewentualnie również boczną pachę. Ma to na celu zapobieganie miejscowemu tworzeniu się drugiego guza. Jak dotąd o napromienianiu wspominano tylko w rzadkich przypadkach, np. u pacjentów w podeszłym wieku z określoną konstelacją guza. Po całkowitym usunięciu piersi, ponowne napromienianie jest inicjowane tylko w przypadku zaawansowanych guzów lub jeśli nie można usunąć całej tkanki guza. Jednak indywidualne wskazanie do napromieniania musi zostać sporządzone przez zespół lekarzy prowadzących i nie można tu formułować ogólnych oświadczeń.
Naświetlanie dróg drenażu limfatycznego pod pachą jest również możliwe po chirurgicznym usunięciu węzłów chłonnych. Mówi się, że poprawia to ogólne przeżycie. Podobnie jak w przypadku radioterapii po mastektomii, decyzja o napromienianiu ścieżki drenażu limfatycznego musi być podjęta przez zespół interdyscyplinarny. Tak zwane napromienianie wspomagające można nadal wykonywać u młodych pacjentów. Tutaj dawne łożysko guza jest napromieniane wyższą dawką po operacji, aby zmniejszyć ryzyko nawrotu. Ponadto guzy nieoperacyjne mogą być również napromieniane w celu zmniejszenia masy guza do takiego stopnia, że możliwa jest operacja.
Przeczytaj więcej na ten temat: Napromienianie raka piersi
Leczenie hormonalne
Terapia hormonalna lub terapia antyhormonalna jest wykonywana w przypadku guzów z dodatnimi receptorami hormonalnymi. Pozytywne receptory hormonalne oznaczają, że guz ma receptory dla estrogenu lub progesteronu. Zwykle wykonuje się go po operacji, a także po jakiejkolwiek chemioterapii. Ogólnie terapię hormonalną należy prowadzić przez co najmniej 5 lat. Dłuższe podawanie preparatów można następnie porównać z indywidualnym ryzykiem nawrotu. Ponieważ terapia hormonalna ma znaczące skutki uboczne, wielu przerywa terapię przed ukończeniem piątego roku życia, co zwiększa ryzyko śmierci.
To, który preparat zostanie zastosowany do terapii hormonalnej, zależy od tego, czy kobieta jest jeszcze przed menopauzą, czy jest już w okresie menopauzy. Tamoksyfen jest zwykle przepisywany młodym kobietom, które nie weszły jeszcze w menopauzę. Blokuje receptory estrogenowe guza i zmniejsza produkcję hormonów przez jajniki. Oznacza to, że guz nie może otrzymywać żadnych sygnałów wzrostu od estrogenu. Częste działania niepożądane tej terapii to uderzenia gorąca, nudności i wysypki. U kobiet, które już przeszły menopauzę, w ramach terapii hormonalnej podaje się inhibitory aromatazy. Hamuje również powstawanie estrogenu, który nie może już działać stymulująco na piersi ani na pozostałe komórki raka piersi. Efekty uboczne są podobne do tamoksyfenu.
Przeczytaj więcej na ten temat: Terapia hormonalna raka piersi
Terapia przeciwciałami
Terapia przeciwciałami jest stosowana w przypadku raka piersi z receptorem HER2. Przeciwciało blokuje receptory HER2 na guzie, co oznacza, że guz nie może już otrzymywać sygnałów wzrostu za pośrednictwem tego receptora. Terapia jest prowadzona równolegle z chemioterapią i trwa 1 rok. Najpopularniejszym składnikiem aktywnym jest trastuzumab i podaje się go we wlewie co 1–3 tygodnie. Głównym skutkiem ubocznym przeciwciała jest uszkodzenie serca. Dlatego podczas terapii co 3 miesiące należy wykonywać badanie kardiologiczne.
Opieka postpenitencjarna
Leczenie raka piersi składa się z kilku form terapii. Ważnym elementem jest sala operacyjna, w której można zastosować radioterapię i terapie systemowe, takie jak chemioterapia, immunoterapia czy terapia hormonalna. W zależności od ustaleń i konstelacji guza chemioterapię i immunoterapię można również rozpocząć przed operacją. Kontynuacja leczenia po operacji polega wówczas na tzw. Uzupełniającej terapii systemowej, w ramach której kontynuuje się leczenie przedoperacyjne i może być dołączona terapia hormonalna.
Jeśli wskazana jest terapia hormonalna (jeśli stan receptora jest dodatni), będzie prowadzona przez co najmniej 5 lat. Leczenie po mastektomii, czyli usunięcie piersi, zwykle obejmuje rekonstrukcję piersi. Można tu zastosować własną tkankę lub implanty. Po zakończeniu podstawowego leczenia automatycznie przechodzi się do dalszej opieki. Powinno to trwać przez 10 lat, aby nawroty można było rozpoznać i leczyć na wczesnym etapie. Opieka kontrolna obejmuje regularne badania fizykalne i konsultacje z lekarzem oraz coroczne mammografie pozostałej tkanki piersi.
Dowiedz się więcej na ten temat: Kontynuacja opieki po raku piersi
Kiedy konieczna jest mastektomia?
Zawsze, gdy jest to możliwe, podejmuje się próby leczenia oszczędzającego pierś. Jednak niektóre guzy rosną tak niekorzystnie, że taka operacja nie jest możliwa. Dzieje się tak na przykład w przypadku wielu dużych guzów, które wniknęły w skórę. Ponieważ w takich przypadkach nie zawsze można mieć pewność, że usunięto cały guz lub jeśli pozostała warstwa skóry nie jest wystarczająca do leczenia podtrzymującego, należy raczej dążyć do mastektomii, czyli usunięcia piersi.
Przeczytaj więcej o: Usunięcie piersi
Mastektomia jest również ukierunkowana na mniejsze guzy, z których nie wszystkie części można bezpiecznie usunąć. Ponieważ operacja oszczędzająca zawsze wymaga ponownego napromieniania, amputacji piersi poddaje się również pacjentkom, które nie mogą lub nie chcą być napromieniane z różnych powodów. Ponadto mastektomia jest konieczna w przypadku zapalnego raka piersi, a także w przypadku wielu ognisk guza w piersi.
Implanty piersi po raku piersi
Po mastektomii, usunięcie piersi, jest wykonywane bezpośrednio w tej samej sesji lub w późniejszych odstępach czasu, piersi są rekonstruowane. Używa się do tego własnej tkanki tłuszczowej lub implantu piersi.
Rokowanie i szanse wyleczenia raka piersi
Szereg czynników determinuje przebieg i rokowanie raka piersi.
Znajomość tych czynników prognostycznych umożliwia oszacowanie ryzyka rozsiewu guza (przerzutów) i nawrotu (nawrotu) guza po leczeniu.
Wiek i stan menopauzy (przed menopauzą lub po menopauzie), stadium guza, stopień degeneracji komórek i charakterystyczne właściwości guza mają wpływ na szanse wyzdrowienia.
Im mniejszy jest guz, jeśli nie są zajęte żadne węzły chłonne i nie ma guzów potomnych (przerzutów), tym lepsze rokowanie, a tym samym większa szansa na wyzdrowienie.
Późniejsze etapy są często mniej korzystne. W ocenie rokowania pomocny może być również stopień degeneracji złośliwych komórek nowotworowych.Stadium guza dostarcza informacji o agresywności i tempie wzrostu guza. Ponadto istnieją pewne właściwości komórek raka piersi, które determinują wzrost komórki i różnią się między poszczególnymi chorobami raka piersi. Wzrost komórek mogą być wspomagane przez żeńskie hormony (estrogeny), ponieważ mają one tak zwane receptory estrogenowe.
Rolę odgrywają także inne typy receptorów. Znajomość tych charakterystycznych właściwości komórek nowotworowych ułatwia wybór odpowiedniego leczenia i dostarcza informacji o rokowaniu.
Kolejnym czynnikiem prognostycznym jest wiek pacjentki w momencie rozpoznania, ponieważ kobiety poniżej 35 roku życia cierpią na więcej nawrotów, a rokowanie uważa się za mniej korzystne niż w innych grupach wiekowych.
Istotne jest również, czy pacjentka nadal krwawi, czy jest po menopauzie.
Zasadniczo, im wcześniej zostanie wykryty rak piersi, tym lepsze rokowanie i tym większe szanse na wyzdrowienie.
Przeczytaj więcej na ten temat na naszej stronie internetowej Prognozy dotyczące raka piersi, obserwacja raka piersi.
Jaki jest współczynnik przeżywalności raka piersi?
Wskaźnik przeżycia w przypadku raka podano jako wskaźnik przeżycia 5-letniego. Statystyki te nie dotyczą tego, jak długo przeżywają poszczególni pacjenci, ale raczej ilu pacjentów nadal żyje po 5 latach. Całkowity 5-letni wskaźnik przeżycia wynosi 88% dla kobiet i 73% dla mężczyzn. 10-letnie przeżycie wyniosło 82% dla kobiet i 69% dla mężczyzn. Indywidualny wskaźnik zależy jednak od wielu czynników, takich jak rozmiar guza, stopień zwyrodnienia lub zajęcie węzłów chłonnych, dlatego wskaźnik przeżycia należy zawsze obliczać indywidualnie.
Przeczytaj więcej na ten temat: Oczekiwana długość życia w raku piersi
Czy rak piersi jest uleczalny?
Rak piersi jest najczęstszą postacią raka u kobiet, a zapadalność na raka piersi stale rośnie w zachodnich uprzemysłowionych krajach.
Plik śmiertelność choroba ujawniła się jednak w ciągu ostatnich kilku dziesięcioleci wyraźnie spada. Szanse na wyleczenie raka piersi są większe niż trzy czwarte osób dotkniętych chorobą nadal żyje pięć lat po leczeniu.
Znacząca poprawa szans na wyzdrowienie i jakości życia osób dotkniętych chorobą wynika z postępów w diagnostyce i leczeniu raka piersi.
Rozwój Pokazy mammograficzne (RTG klatki piersiowej) i od zabiegi chirurgiczne zachowujące narząd i rekonstrukcyjne, a także odkrycie dziedzicznych postaci raka piersi oraz dostępność hormonów, chemioterapii i terapii przeciwciałami przyczyniły się do wyleczenia raka piersi w coraz większej liczbie przypadków.
Wczesne wykrycie guza zwykle oznacza większą szansę na wyleczenie.
W ponad 90 procentach przypadków raka piersi można wyleczyć, jeśli guz jest mniejszy niż jeden centymetr.
Przy wielkości guza dwóch centymetrów szansa na wyleczenie spada do około 60 procent.
Jednak w rzadkich przypadkach rak piersi może nie być już uleczalny, nawet jeśli został wykryty na wczesnym etapie. Proces przesiewowy (taki jak coroczna kontrola u ginekologa) ujawnia około 70 do 80 procent guzów raka piersi na etapie, w którym są one uleczalne.
Również Wskaźnik nawrotów (nawrót) po początkowo skutecznym leczeniu raka piersi wynika ze zoptymalizowanej metody leczenia w ostatnich latach spadła.
Czy rak piersi jest dziedziczny?
Istnieją pewne mutacje w genomie, które prowadzą do większego ryzyka raka piersi, a także są dziedziczne. Najlepiej zbadaną mutacją jest gen BRCA, znany również jako gen raka piersi. Ta mutacja jest dziedziczona jako cecha autosomalna dominująca. Ludzie mają dwie kopie każdego genu. W dominującym trybie dziedziczenia wystarczy zmutować gen BRCA tylko w jednej kopii, aby zwiększyć ryzyko raka. Oznacza to również, że istnieje 50 procent szans, że ktoś, kto jest nosicielem tej mutacji, przekaże ją swoim dzieciom. Ponieważ jest to dziedziczenie autosomalne, a nie gonosomalne, płeć dzieci nie ma znaczenia.
Oprócz genu BRCA istnieje szereg innych genów, których mutacja zwiększa ryzyko raka piersi lub innych typów raka. W przypadku tych genów rozróżnia się geny wysokiego i średniego lub niskiego ryzyka. Gen BRCA, a także gen PALB2 należą do genów wysokiego ryzyka raka piersi. Geny od umiarkowanego do niskiego ryzyka są również związane między innymi z zespołem Li-Fraumeni, anemią Fanconiego czy zespołem Peutza-Jeghersa.
Jak wygląda terminalny rak piersi?
Etapy raka piersi są klasyfikowane na podstawie wielkości guza, stanu węzłów chłonnych i obecności przerzutów. Mówi się o końcowym stadium raka piersi, gdy występują przerzuty. Przerzuty to komórki rakowe, które rozprzestrzeniły się do innych narządów, takich jak płuca lub kości. Rozmiar i stan węzłów chłonnych są początkowo nieistotne dla oceny stopnia zaawansowania. Najczęściej przerzuty występują w płucach lub na błonie płucnej, w kościach, w wątrobie lub w mózgu.
Jednak końcowe stadium raka piersi nie oznacza automatycznie, że nie ma już możliwości leczenia. Leczenie często nie jest już możliwe, ale istnieją również dobre metody leczenia paliatywnego. W przypadku guzów z dodatnim statusem receptora przeciwciał (Her2-dodatni) terapią z wyboru jest immunoterapia, w niektórych przypadkach z użyciem dwóch przeciwciał jednocześnie. Guz z dodatnim receptorem hormonalnym byłby leczony terapią hormonalną, taką jak tamoksyfen lub inhibitor aromatazy. Chemioterapia jest podawana tylko w przypadku guzów, które są dodatnie zarówno dla Her2, jak i receptorów hormonalnych.
Dowiedz się więcej na ten temat: Końcowy rak piersi
Co to jest nawrót raka piersi?
Nawrót raka piersi opisuje nawrót zdarzenia nowotworowego po terapii. Rak piersi może pojawić się ponownie lokalnie w okolicy piersi, ale może również pojawić się jako przerzut w innym miejscu.
Przeczytaj więcej na ten temat: Nawrót raka piersi
Jak często się to zdarza?
Wznowa miejscowa występuje u około 5 do 10 na 100 pacjentek w ciągu 10 lat radioterapii oszczędzającej pierś. W przypadku mastektomii odsetek ten wynosi 5 na 100 pacjentek, czyli 5%. Ryzyko przerzutów jest nieco wyższe. Około 25% wszystkich pacjentek z rakiem piersi rozwija przerzuty w ciągu swojego życia.
Jaki jest stopień niepełnosprawności (GdB)?
Po usunięciu piersi (mastektomii) możesz ubiegać się o czasowe lub stałe inwalidztwo. Stopień zależy od tego, czy usunięto jedną, czy obie piersi. Można zażądać wartości GdB wynoszącej 40 w przypadku jednostronnej mastektomii i 40 w przypadku obustronnej mastektomii. Jeśli piersi zostaną zrekonstruowane w trakcie kursu, GdB zmniejsza się o około 10 punktów. Wyższy poziom GdB można przyznać w przypadku uszkodzenia spowodowanego operacją lub promieniowaniem.