Terapia zawału serca
Kolejność terapii
Plik Sekwencja interwencji terapeutycznych W przypadku ostrego zawału serca (zawału mięśnia sercowego) należy postępować zgodnie z następującą procedurą:
- Środki ogólne (zabezpieczenie życia)
- Terapia reperfuzyjna (ponowne otwarcie zamknięte Tętnice wieńcowe)
- Profilaktyka ponownej zakrzepicy wieńcowej
- Terapia powikłań
Kolejne rozróżnienie dotyczy środków w Faza przed hospitalizacjąto znaczy czas przed przybyciem pacjenta do szpitala oraz Faza szpitalnagdzie pacjent przebywa w szpitalu.
Najlepiej, by działania ogólne odbywały się w fazie przedszpitalnej, czyli przed szpitalem.

Ilustracja zawału serca
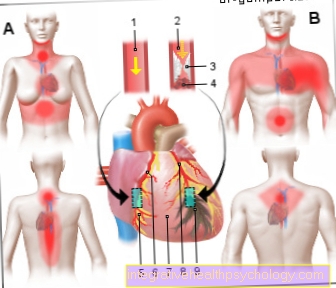
Atak serca (HI)
Zawał mięśnia sercowego (MI)
- Zdrowa tętnica wieńcowa
(Tętnica wieńcowa)
Tętnica wieńcowa - Niedrożna tętnica
Blaszka miażdżycowa
z zakrzepami krwi (Zakrzepica) - Złogi tłuszczu (płytka nazębna)
- Zakrzep -
zakrzep - Zdrowa tkanka mięśniowa
- Tętnica wieńcowa prawa -
Dekstra tętnicy wieńcowej - Osierdzie -
Osierdzie - Lewa tętnica wieńcowa -
Lewa tętnica wieńcowa - Zniszczona tkanka mięśniowa
(Obszar zawału ze śmiercią komórki)
Typowe obszary bólu w zawale serca:
Kobieta - klatka piersiowa, brzuch, szyja,
Dolna szczęka, kręgosłup, plecy,
Reguła NAN (nos - ramię - pępek)
Mężczyzna - klatka piersiowa, brzuch,
Emanacja w ramieniu i barku,
Dolna szczęka, plecy
Przegląd wszystkichZdjęcia Dr-Gumperta można znaleźć pod adresem: ilustracje medyczne
Leczenie po zawale serca
W ostrej sytuacji zawału mięśnia sercowego najpierw podaje się leki rozszerzające naczynia (np. Spray nitro) oraz tlen. W rezultacie komórki mięśnia sercowego są ponownie lepiej zaopatrzone. Należy również podać środki przeciwbólowe. Następnie ważne jest, aby usunąć lub poszerzyć zwężony punkt w naczyniach wieńcowych. Odbywa się to zwykle przez stent lub obejście. W zależności od długoterminowych konsekwencji podaje się różne leki. Leki rozrzedzające krew mają zapobiegać tworzeniu się skrzepów krwi w przypadku arytmii serca. Istnieją również leki, które zapobiegają tym zaburzeniom rytmu. Pomocne jest również użycie rozrusznika serca. Jeśli serce jest tak uszkodzone, że może samo się zatrzymać, warto zainstalować defibrylator. Jeśli w wyniku zawału serca wystąpi niewydolność serca, zwykle przepisuje się glikozydy nasercowe (naparstnicę). Pomocne są również diuretyki (tabletki odwadniające), które odciążają serce. W zależności od choroby leżącej u podstaw zawału można to również leczyć. Leki przeciwnadciśnieniowe mają sens, gdy wartości ciśnienia krwi są zbyt wysokie. Statyny przywracają równowagę lipidów we krwi.
Terapia natychmiastowa / ostra terapia
Przy najmniejszym podejrzeniu zawału serca jest jedno natychmiastowe przyjęcie do kliniki pogotowie ratunkowe pod opieką medyczną, a następnie hospitalizowany niezbędny. Celem natychmiastowego transportu do szpitala jest zainicjowanie a Terapia reperfuzyjna w ciągu 12 godzin od wystąpienia zawału, tak aby Uszkodzenie mięśnia sercowego zawał może być jak najbardziej powstrzymany.
Szybciej zamknięte Tętnica wieńcowa zostaje ponownie otwarty i przywrócone zostaje krążenie krwi, tym mniej Tkanka mięśnia sercowego umiera, a zawał serca powoduje mniej powikłań. Mottem terapii ostrego zawału serca jest: „czas to mięśnie” (Czas to komórki mięśniowe).
Pewne wstępne środki należy podjąć natychmiast. Osoba zainteresowana powinna być z podniesiona górna część ciała być przechowywane i tlen należy podawać przez sondę nosowo-żołądkową, aby dostarczyć tlen do uszkodzonego serca. Konsekwentne monitorowanie Tętno, z Rytm serca, z Nasycenie tlenem i des Ciśnienie krwi za pośrednictwem monitora lub pliku elektrokardiogram (EKG) jest wymagane. Może być konieczne użycie udarów elektrycznych (Defibrylacja) zagrażające życiu Zaburzenia rytmu serca lub w leczeniu migotania komór.
W większości przypadków zawał serca jest ciężki Bólspowodowane przez leki przeciwbólowe (Środki przeciwbólowe) należy również karmić piersią w ramach terapii doraźnej. Głównie po to opiat o żyła dany. Również być Środki uspokajającena przykład Podawane benzodiazepiny (środki uspokajające), które łagodzą stany pobudzenia (np. Strach, niepokój). Azotany (na przykład. Nitrogliceryna) są podawane w celu złagodzenia bólu serca i mają również korzystny wpływ na ból zawału serca. Wczesne podanie beta-adrenolityków (np. Esmololu) może zapobiec zaburzeniom rytmu serca i lewej niewydolności serca (najczęstszym powikłaniom po zawale serca). Ponadto Praca serca (Tętno) Beta-blokery zwolnił. Prowadzi to do zmniejszenia zapotrzebowania serca na tlen, a tym samym do stopnia uszkodzenia mięśnia sercowego w wyniku zawału serca. Natychmiastowy prezent Kwas acetylosalicylowy (TYŁEK) pojawiał się również, gdy podejrzewano zawał sercaja Badania pokazują zmniejszenie śmiertelności o ponad 20 procent. Ale nie tylko Kwas acetylosalicylowy służy do zapobiegania ponownemu tworzeniu się a zakrzep (Zakrzepy krwi), ale także heparyna i prasugrel lub tikagrelor.
W wyniku zastosowania preparatu może wystąpić narastanie istniejącej skrzepliny powodującej dyskomfort pacjenta Heparyna być zawarte. Wzmacnia działanie tego, co jest obecne we krwi Antytrombina IIIktóry hamuje krzepnięcie krwi poprzez zapobieganie rozpuszczaniu (Fibrynoliza) agregatu płytek krwi.
Jeśli Ciśnienie krwi jeśli pacjent ma zawał serca jest niski lub podejrzenie jednego Prawy atak serca podawanie płynów przez żyłę jest również częścią ostrej terapii. W niektórych przypadkach konieczne jest zażywanie leków nudności i Wymiociny (Leki przeciwwymiotne) (np. metoklopramid).
Terapia lekowa w celu rozpuszczenia (Liza) zakrzepu należy rozpocząć jak najwcześniej w przypadku ostrego zawału serca. Terapia lizy jest mniej skuteczna, im dłużej doszło do zawału serca. To Leki na lizę hamują własne ciało Krzepnięcie krwi w całym ciele i dlatego może prowadzić do silnego krwawienia (np. z wcześniej nierozpoznanego Wrzód gastryczny). Dlatego po a Terapia lizy być ściśle monitorowanym.
Terapia reperfuzyjna
Jeśli zawał serca jest pewny, a transport pacjenta do szpitala zajmuje dużo czasu, a Terapia trombolityczna rozpocząć od lekarza ratunkowego (leczenie trombolityczne, patrz poniżej). Ważne jest również leczenie powikłań, które pojawiają się podczas transportu do szpitala i monitorowanie dalszych działań w poradni.
Gdy pacjent jest w szpitalu, zaczynają Interwencje w fazie szpitalnej.
Ogólne działania, które już się rozpoczęły, są prowadzone w ramach intensywnego medycznego monitorowania krążenia i w Gotowość do resuscytacji (Gotowość do resuscytacji) kontynuowano.
ZA szybka terapia reperfuzyjna ponowne otwarcie statków ma najwyższy priorytet:
Konserwatywne podejście do leczenia zawałów serca reprezentuje Leczenie trombolityczne Tutaj aktywatory fibrynolizy podaje się w infuzji:
Plik Lek
- Streptokinase
- Alteplaza (r-t-PA) lub
- Reteplaza (r-PA)
spowodować rozpuszczenie skrzepów krwi (tromboliza). Mówi się o lizie ogólnoustrojowej, ponieważ niezbędne leki są ponad żyła podawane i docierają do tętnic wieńcowych przez układ naczyń krwionośnych.
Wymagania do tej terapii to:
- niedawny atak serca, który rozpoczął się nie więcej niż 6 godzin temu
- widoczne zmiany w EKG Jak na przykład
- brak przeciwwskazań (przeciwwskazań) do leczenia.
Towarzyszący Terapia heparyną, który służy również do rozpuszczenia skrzepliny, poprawia wynik lizy.
W około 70-85% leczonych przypadków ponowne otwarcie naczynia obserwuje się w ciągu 90 minut po infuzji. Fibrynoliza może zmniejszyć śmiertelność w ciągu pierwszych 35 dni po ostrym zawale o 50%.
Fizyczne (kliniczne) kryteria powodzenia rewaskularyzacji to ustąpienie bólu w klatce piersiowej i normalizacja Segment ST w EKGktóry wcześniej był zwiększony przez zawał. Te objawy kliniczne są pośrednimi kryteriami monitorowania powodzenia terapii. Koronarografia (wizualizacja drożności tętnic wieńcowych) jest bezpośrednim dowodem sukcesu terapii.
W 20-25% przypadków naczynie wieńcowe jest ponownie zamykane po terapii lizy. Dlatego po zakończeniu tej terapii wszyscy chorzy powinni zostać przeniesieni do ośrodka kardiologicznego, gdzie wykonuje się koronarografię w celu sprawdzenia stanu naczyniowego. Ewentualnie konieczne ponowne otwarcie ponownie uszczelnionego naczynia można w razie potrzeby podłączyć natychmiast.
Przeciwwskazania przemawiające przeciwko lizie to:
- Wrzód gastryczny i Wrzód jelit (wrzód)
- Krwawienie z dna oka
- ostry ból głowy
- Historia medyczna zaburzeń krzepnięcia
- udar mniej niż 6 miesięcy temu (apopleks) i
- operacja mniej niż 1-2 tygodnie przed wypadkiem lub wypadkiem.
Jeśli te choroby lub stany występują, nie należy przeprowadzać leczenia fibrynolitycznego, ponieważ należy spodziewać się zagrażającego życiu powikłania krwotocznego.
Leki po zawale serca
Po zawale serca konieczne jest rozpoczęcie terapii lekowej, aby zapobiec kolejnemu zawałowi serca. Podstawowymi lekami do leczenia są tzw. Inhibitory agregacji płytek krwi, które zapobiegają zlepianiu się płytek krwi (Płytki krwi) iw ten sposób zapobiegać wywołaniu kolejnego zawału serca przez nowy zakrzep krwi. Znanymi przedstawicielami tej grupy leków są na przykład kwas acetylosalicylowy (TYŁEK), Klopidogrel, prasugrel, tikagrelor, abciximab lub tirofiban. Skutki uboczne tych leków to zwiększone ryzyko krwawienia z przewodu pokarmowego, jeśli są przyjmowane w sposób ciągły i możliwe jest obfite krwawienie nawet z niewielkich urazów.
Inna grupa leków zwana antykoagulantami (Antykoagulanty) są stosowane w terapii zawału serca, zwłaszcza jeśli zajęta jest lewa komora lub utrzymywa się migotanie przedsionków. Antykoagulanty, takie jak fenprokumon (Marcumar®), Warfaryna, dabigatran lub rywaroksaban zmniejszają zdolność krwi do krzepnięcia. Podczas leczenia antykoagulantami należy regularnie przeprowadzać badania krwi, aby upewnić się, że czynniki krzepnięcia krwi są idealne. Skutki uboczne to krwawienie z nosa i dziąseł, a przy ciągłym stosowaniu istnieje ryzyko osteoporozy (utraty masy kostnej).
Leki obniżające ciśnienie krwi są również stosowane w terapii zawału serca. Należą do nich beta-blokery, inhibitory ACE i blokery receptora angiotensyny. Beta-adrenolityki są stosowane w celu zapobiegania kolejnemu zawałowi serca lub wystąpieniu migotania komór. Beta-blokery, takie jak atenolol, bisoprolol, metoprolol czy propanolol, spowalniają puls, co oznacza, że serce zużywa mniej tlenu i spada ciśnienie krwi. Beta-adrenolityki mogą również powodować niepożądane skutki uboczne, takie jak zaburzenia przewodzenia w sercu, przewodnictwo serca może być krytycznie obniżone, a beta-adrenolityki mogą działać zwężająco na oskrzela. Z tego powodu osoby z ciężką niewydolnością serca lub alergiczną astmą oskrzelową nie powinny być leczone beta-blokerami. Inhibitory ACE obniżają również ciśnienie krwi, a także wpływają pozytywnie na wzrost ścian naczyń krwionośnych i komórek mięśnia sercowego po zawale serca. Jeśli oprócz zawału serca występuje cukrzyca lub niewydolność serca, lekami pierwszego wyboru są inhibitory ACE, takie jak kaptopryl, enalapryl czy ramipryl. Najczęstszym działaniem niepożądanym inhibitorów ACE jest rozdzierający kaszel, który w niektórych przypadkach prowadzi do odstawienia leku lub przejścia na blokery receptora angiotensyny (działanie bardzo podobne do inhibitorów ACE).
Statyny odgrywają również rolę w terapii zawału mięśnia sercowego. Statyny hamują produkcję cholesterolu w wątrobie, a tym samym zmniejszają stężenie nadmiaru cholesterolu w organizmie, który odkłada się na ścianach naczyń krwionośnych i je blokuje. Uważa się, że ten mechanizm jest główną przyczyną zawałów serca. Skutki uboczne statyn obejmują dolegliwości żołądkowo-jelitowe, uszkodzenie wątroby i bóle mięśni, a także psychologiczne skutki uboczne (takie jak agresywność, utrata pamięci i brak koncentracji), dlatego podczas przyjmowania statyn konieczna jest staranna kontrola lekarska.
Mogą Cię również zainteresować następujące tematy: Leki na nadciśnienie
Cewnik sercowy
Złotym standardem leczenia zawału mięśnia sercowego jest przezskórna śródnaczyniowa koronarografia (PTCA) / przezskórna interwencja wieńcowa (PCI), leczenie cewnikiem.
Badania pokazują, że ta opcja terapeutyczna daje lepsze wyniki w zakresie wyzdrowienia pacjenta po zawale mięśnia sercowego i przeżycia po zawale niż czysta terapia trombolityczna (rozpuszczenie czopu zamykającego tętnicę wieńcową), dlatego preferuje się PTCA od lizy.
Jeśli jednak nie ma możliwości technicznych (laboratorium cewników sercowych) przeprowadzenia interwencji cewnikowej na miejscu, a transport pacjenta do najbliższego ośrodka kardiologicznego wiąże się z bardzo długą podróżą, leczeniem z wyboru jest natychmiastowa lizy.
Ostra PTCA ze stentowaniem lub bez jest wskazana dla pacjentów, którzy przeszli zawał serca z lub bez zmian w EKG oraz dla pacjentów z niestabilną dusznicą bolesną. Wszystkie trzy grupy odnoszą korzyści z interwencji wieńcowej.
Konieczne jest wykonanie PTCA nawet po terapii lizy, ponieważ 20% wszystkich pacjentów skutecznie leczonych trombolizą bez dalszych działań inwazyjnych, tj. bez PTCA, mieć kolejny zawał serca w ciągu 4-8 tygodni.
Więcej informacji na ten temat można znaleźć pod adresem: Cewnik sercowy
Stent
W przypadku ostrego zawału mięśnia sercowego pożądane jest, aby dana osoba została poddana badaniu cewnika sercowego w ciągu pierwszych 60 do 90 minut po zawale serca. Pierwotna przezskórna interwencja wieńcowa (PCI) jest nie tylko pomocny w postawieniu diagnozy, cewnik znajduje również zastosowanie w terapii zawału mięśnia sercowego poprzez ponowne udrożnienie zablokowanych tętnic wieńcowych.
Po znieczuleniu miejscowym bardzo cienka plastikowa rurka jest przepychana przez tętnicę w kierunku serca przez małe miejsce nakłucia w okolicy pachwiny lub na ramieniu. Za pomocą tego cewnika do naczynia można wprowadzić stent (małą rurkę o konstrukcji kratowej, zwykle wykonanej z metalu), aby zapobiec ponownemu zamknięciu naczynia. Na końcu cewnika znajduje się zewnętrznie nadmuchiwany balon, na którym stent jest ciasno złożony. Gdy tylko cewnik zostanie wprowadzony do zwężonego punktu tętnicy wieńcowej, balon jest napełniany, rozszerzając w ten sposób zwężony punkt. W tym samym czasie rozwija się metalowa siatka stentu. Ciśnienie balonu dociska stent do ściany naczynia i pozostaje tam jako element stabilizujący na poszerzonej ścianie naczynia. W celu zapobieżenia rozpoznaniu stentu przez organizm jako ciała obcego, a tym samym promowania nowej blokady tętnic, stenty, które w sposób ciągły uwalniają lek i dostarczają go do krwi (tzw. „stent uwalniający lek”). W rezultacie ryzyko, że sekcje naczynia powiększonego przez stent ponownie zamkną się, spadło do mniej niż dziesięciu procent. Założenie stentu jest skuteczne w 95 procentach przypadków, prawdopodobieństwo ponownego zamknięcia jest szczególnie prawdopodobne w ciągu pierwszych sześciu miesięcy. W takim przypadku jednak zwykle można zastosować nowy stent.
Możesz być także zainteresowany tym tematem: Wszczepienie stentu po zawale serca
Operacja pomostowania: Operacja założenia pomostów naczyniowych
W operacji by-passu wbudowane jest odwrócenie, że tak powiem, dla zablokowanej tętnicy wieńcowej. W tym celu zwykle używa się własnego naczynia krwionośnego ciała (na przykład z podudzia). Jest on połączony z główną tętnicą i połączony z tętnicą wieńcową za zwężeniem. Dzięki temu krew przepływa przez zablokowany obszar i dostarcza tkankom składniki odżywcze. Chirurgia bypassu jest zwykle wykonywana przy otwartej klatce piersiowej. Wykonuje się nacięcie skóry, a następnie otwiera się kościstą klatkę piersiową, aby chirurg mógł dostać się do serca. Operacja jest często wykonywana na maszynie płuco-serce. W takim przypadku urządzenie może przez pewien czas przejąć funkcję pompowania serca. Samo serce można tak długo unieruchomić lekami. To znacznie ułatwia operację i zwiększa dokładność. Bez aparatu płuco-serce najpierw podłącza się bajpas do chorej tętnicy wieńcowej. Następnie główną tętnicę ciała zamyka się częściowo zaciskiem. W ten sposób bypass można podłączyć do głównej tętnicy bez wyciekania krwi z otworu przy każdym uderzeniu serca. Po pomyślnym zszyciu naczynia zacisk jest ponownie zdejmowany. W zależności od techniki operacyjnej operacja bajpasu trwa od trzech do ośmiu godzin. Wykonywany jest zawsze w znieczuleniu ogólnym.
Możesz być także zainteresowany tym tematem: Bypass serca
Terapia długoterminowa
Towarzyszący długotrwała terapia przeciwzakrzepowa należy zrobić, aby przeciwdziałać zlepianiu się płytek krwi. Odpowiednie leki są Kwas acetylosalicylowy (np. Aspirin ®) Jak na przykład Clopidogrel (np. Plavix ®), które należą do grupy inhibitorów agregacji płytek krwi, czyli zlepiania się, co powinno zapobiegać zlepianiu się płytek krwi. Śmiertelność pacjentów w pierwszym roku po zawale serca jest zmniejszona o 15% dzięki tym środkom terapeutycznym, a ryzyko nowego zawału serca o 30%.
Jeśli w lewej komorze występują skrzepy krwi (skrzepliny), które zostały potwierdzone echokardiografią (echokardiografia / USG serca), wskazana jest farmakoterapia, która działa jako antagonista wobec substancji sprzyjających krzepnięciu w osoczu krwi. Służyć do tego Kumaryny (Grupa antykoagulantów (antykoagulanty), Marcumar®), które są używane przez co najmniej trzy miesiące. Przyjmowanie kumaryny zmniejsza ryzyko poluzowania się skrzeplin z komory i przedostania się do tętnic mózgowych z późniejszym udarem.
Czas trwania terapii
Istnieje wiele różnych sposobów leczenia zawału serca. W zależności od rodzaju, wielkości i powikłań zawału łączy się różne terapie. Ostra terapia, która zwykle odbywa się w karetce, obejmuje tlen, leki rozszerzające naczynia krwionośne i leki przeciwbólowe. Następnie przyczyna zawału serca powinna zostać jak najszybciej wyeliminowana w szpitalu. Zwykle ma to miejsce w zablokowanej tętnicy wieńcowej. Uprzednio zakłócony przepływ krwi jest ponownie zapewniany poprzez operację obejścia lub wprowadzenie stentu (siatki drucianej utrzymującej naczynie otwarte). Operacje te są obecnie rutynowymi zabiegami i zwykle trwają tylko od 30 minut (operacja stentu) do 8 godzin (operacja obejścia). W zależności od długotrwałych powikłań, które wystąpią, mogą po nich nastąpić terapie farmakologiczne trwające lata życia. W przypadku arytmii serca leki rozrzedzające krew i leki utrzymujące prawidłowy rytm należy zwykle przyjmować do końca życia. Alternatywnie można użyć rozrusznika serca. Daje to sercu stałą częstość akcji serca poprzez impulsy elektryczne. Jeśli wystąpi niewydolność serca, należy ją również leczyć lekami na całe życie.
Terapia cichego zawału serca
Cichy atak serca jest traktowany jak każdy normalny zawał serca. Zwykle można uratować tylko podanie środków przeciwbólowych, ponieważ cichy zawał serca charakteryzuje się brakiem typowego bólu. W trakcie zawału serca i bezpośrednio po nim terapia polega początkowo na podaniu tlenu i uniesieniu górnej części ciała. Ze względu na uniesioną górną część ciała krew nie przepływa z powrotem do serca, dzięki czemu jest ono nieco łagodzone. Azotany, czyli środki rozszerzające naczynia, podaje się dożylnie lub w postaci sprayu na język. Należy również podać leki rozrzedzające krew. Podobnie jak w przypadku „normalnego” zawału serca, zwężenie naczynia krwionośnego powinno zostać usunięte w następnym szpitalu. Odbywa się to zwykle za pomocą stentu. Alternatywnie można rozważyć operację bajpasu. Ponieważ cichy zawał serca jest często spowodowany chorobą niekardiologiczną (tj. Niepochodzącą z serca), taką jak cukrzyca (cukrzyca), należy ją przede wszystkim leczyć. Może to zapobiec dalszym długoterminowym uszkodzeniom lub nowemu zawałowi serca. Również powikłania, takie jak zaburzenia rytmu serca i a Niewydolność serca (Niewydolność serca) powinna być leczona lekami i dokładnie monitorowana w kolejnych latach.
Możesz być także zainteresowany następującym tematem: Cichy atak serca
Jak możesz zapobiec kolejnemu zawałowi serca?
Aby zapobiec kolejnemu zawałowi serca, należy przede wszystkim leczyć istniejącą chorobę podstawową. Są to często choroby serca, ale może też występować wysokie ciśnienie krwi cukrzyca („Cukrzyca”) lub brak równowagi poziomów lipidów we krwi. Wszystkie te choroby można wyrównać za pomocą leków. Wskazane jest również wzięcie udziału w programie rehabilitacji po zawale serca. Odbywają się tu szkolenia dotyczące wszystkich aspektów zdrowia układu krążenia. Ponadto uczysz się powolnego i ostrożnego odciążania własnego ciała po zawale serca. W szczególności aktywność fizyczna i trening zapobiegają na dłuższą metę kolejnemu zawałowi serca. Pomocna jest również zbilansowana dieta.
Przeczytaj także nasz temat: Jak możesz zapobiec zawałowi serca?
Wytyczne
Wytyczne medyczne są systematycznie rozwijane Pomoc w podejmowaniu decyzji o odpowiedniej procedurze medycznej w przypadku szczególnych problemów zdrowotnych i zapewnić a Poradnictwo pod względem Leczenie chorób Aktualne wytyczne są dostarczane przez Niemieckie Towarzystwo dla kardiologia-, Heart and Circulatory Research e.V. opublikowany i wyróżnij jeden w terapii Zawał serca między zawałami z określonymi cechami na elektrokardiogramie (z a Uniesienie odcinka ST, STEMI) i bez (bez uniesienia ST, NSTEMI). Zawał serca ze zmianami w EKG (STEMI) jest poważniejszym zdarzeniem, ponieważ zwykle jest spowodowane całkowitym zamknięciem Tętnica wieńcowa jest spowodowany.
W wytycznych stwierdza się, że pierwszy cel terapeutyczny w tego typu zawale serca jest jak najbardziej możliwy wczesne ponowne otwarcie zamkniętego naczynia, mechanicznie za pomocą Cewnik lub leczniczy (Fibrynoliza). Metoda z wyboru w przypadku ostrego STEMI jest następująca Przywrócenie krążenia krwi oznacza mięsień sercowy Cewnik sercowy (PCI, przezskórna interwencja wieńcowa). Stosowanie tzw Stenty uwalniające leki (Stenty uwalniające lek) zalecane, chyba że pacjent jest narażony na zwiększone ryzyko krwawienia z innych schorzeń. W takim przypadku nadal preferowane powinny być stenty z czystego metalu. Zgodnie z wytycznymi, im wcześniej to leczenie, tym większe szanse, że to nastąpi serce the Zawał serca przetrwa z niewielkimi uszkodzeniami. Wytyczne dotyczące zawału mięśnia sercowego również rozróżniają różne Rodzaje terapii cewnikowej. Dostęp do cewnika przez Tętnica ramienia powinno być preferowane, ale tylko wtedy, gdy lekarz prowadzący ma wystarczające doświadczenie w tym podejściu. Stawka Komplikacje i Krwawienie są przy wejściu na Ramię zmniejszone w porównaniu z dostępem do cewnika przez Tętnica nóg.
Jeden sposób Terapia zawału serca W wytycznych wspomniano również o specjalnych cewnikach. Plik Thrombi (Czop krwi, który zamyka naczynie, co prowadzi do zawału serca) można natychmiast odessać za pomocą specjalnych cewników. Po udanym odrodzenie po Zatrzymanie akcji serca jest zaleceniem przewodnika Aby schłodzić osoby dotknięte chorobą (hipotermia terapeutyczna). Nowo uwzględnione w wytycznych Lek są dwa Leki przeciwpłytkowe (Prasugrel i Ticagrelor), hamują one zlepianie się płytek krwi i są często nazywane „lek przeciwzakrzepowy„Dwa nowe leki mają dawać starszemu Klopidogrel leku być preferowanym w przyszłości.
Również zalecenie dotyczące Zmiana stylu życia można znaleźć w wytycznych. Zwłaszcza, że Palić powinny zostać natychmiast przerwane przez osoby z podwyższonym ryzykiem zawału serca.