osteoporoza
definicja
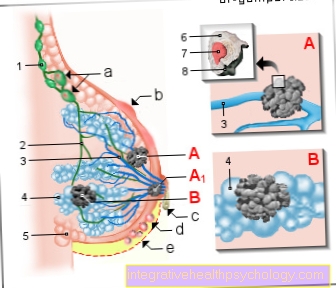
Osteoporoza, zwana również utratą masy kostnej, jest chorobą układu kostnego, w której dochodzi do utraty lub znacznej redukcji substancji i struktur kostnych. W wyniku tego ubytku masy kostnej struktura tkankowa kości ulega pogorszeniu, traci stabilność i elastyczność. W rezultacie kości stają się bardziej podatne na złamania, w skrajnych przypadkach złamanie może nawet wystąpić bez upadku.
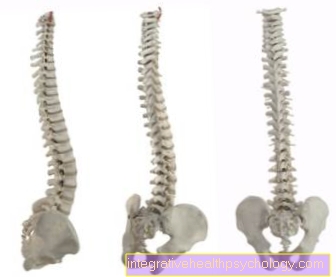
Ze względu na zwiększone ryzyko złamania kość może się zapaść (spiek). Jest to szczególnie widoczne w okolicy trzonów kręgów poprzez widoczne zmiany. Jednym z przykładów jest tak zwany „garb wdowy”, który może być szczególnie widoczny u starszych kobiet i może w pewnych okolicznościach prowadzić do poważnych ograniczeń w poruszaniu się.
częstotliwość
W okresie menopauzy (= menopauzy) u około 30% wszystkich kobiet w Niemczech rozwija się osteoporoza. Dlatego zakłada się, że w całych Niemczech jest około czterech milionów pacjentów.
Co ciekawe, występują duże różnice w zakresie chorób pod względem pochodzenia. Badania wykazały, że osoby rasy czarnej są znacznie mniej narażone na osteoporozę niż na przykład Europejczycy i / lub Azjaci.
przyczyny
Istnieje wiele różnych przyczyny dla jednego osteoporoza, rozróżniając dwie formy:
- za podstawowy (95%) i
- jeden wtórny Forma (5%), która powstaje na podstawie innej choroby podstawowej.
Ludzka kość jest z tego zrobiona Tkanka kostnaktóre na pewno Minerały (głównie wapń i fosforan), które są przechowywane w tej tkance twardość i siła wygrywa.
Ważne jest, aby wiedzieć, że kość jest jedna stały metabolizm jest gorszy.
Dominuje do około 30 roku życia budowa kości, a następnie ich rozpad. Ten proces wykorzystuje głównie różne pliki Hormony regulowane.
Tutaj odgrywają ważną rolę:
- the Hormon przytarczyc (za hormon z Przytarczycaktóry wapń odrywa się od kości) i
- Kalcytonina (hormon z tarczyca) i Witamina D (które zapewniają, że wapń jest wbudowany w kości).
Działanie tych hormonów jest modulowane przez Testosteron hormonów płciowych i estrogen. W przypadku osteoporozy ten złożony mechanizm zostaje w pewnym momencie zaburzony, przez co resorpcja kości staje się zbyt silna, wapń nie jest już magazynowany w wystarczających ilościach, co oznacza przyczepianie się kości gęstość i tym samym dalej siła przegrywa. Ułatwia to łamanie kości.
Niedobór witaminy D.
Dieta może mieć ogromny wpływ na rozwój osteoporozy. Tutaj niedobór witaminy D jest istotnym czynnikiem ryzyka. W diagnostyce osteoporozy aktywna witamina D3 (= kalcytrol) jest domyślnie oznaczana z każdą próbką krwi. Witamina D jest witaminą rozpuszczalną w tłuszczach, która jest wchłaniana z pożywieniem lub jest jedyną witaminą wytwarzaną przez organizm. Przyczyny niedoboru to zatem niedożywienie / niedożywienie, niskie promieniowanie UV w zimie, zaburzenia wchłaniania pomimo wystarczającego spożycia z jedzeniem i zaburzenia wychowania spowodowane złą czynnością wątroby lub nerek. Oprócz osteoporozy niedobór witaminy D w dzieciństwie prowadzi do tzw. „Krzywicy” z zaburzeniami wzrostu i dojrzewania szkieletu. Zadaniem witaminy D jest między innymi promowanie mineralizacji i regeneracji kości. Ponadto witamina D wpływa na metabolizm wapnia, który z kolei jest uważany za budulec kości: witamina D zwiększa jej wchłanianie w jelicie i jednocześnie ogranicza wydalanie przez nerki. Dlatego w profilaktyce osteoporozy bardzo ważne jest unikanie niedoboru witaminy D.
Więcej informacji na ten temat można znaleźć pod adresem:
- Witamina D
- Niedobór witaminy D.
uformować
Osteoporozę można podzielić na 2 główne formy: pierwotną i wtórną. Forma pierwotna występuje częściej z ok. 90% niż forma wtórna z zaledwie 10%. Bardziej powszechny wariant dzieli się na inne typy:
Osteoporoza typu I to termin używany do opisania osteoporozy pomenopauzalnej. Tutaj niska masa kostna płci żeńskiej jest uważana za czynnik predysponujący. Osteoporoza starcza jest definiowana jako typ II i opisuje fakt, że masa kostna zmniejsza się wraz z wiekiem z powodu mniej aktywnych lub niewystarczająco działających komórek kostnych.
Trzecią możliwością jest idiopatyczna osteoporoza, której dokładna przyczyna nie jest znana. Może wystąpić u dzieci lub młodzieży lub tylko w młodym wieku dorosłym. Szczególnie zagrożeni są tutaj mężczyźni palący. Postać wtórna obejmuje różne przyczyny osteoporozy. Istotną rolę odgrywa ogólnoustrojowa długotrwała terapia niektórymi lekami, zwłaszcza glukokortykoidami, ale także inhibitorami pompy protonowej i lekami przeciwpadaczkowymi. Innym ważnym czynnikiem w postaci wtórnej jest unieruchomienie: u nieaktywnych osób, które niewiele się ruszają lub są przez dłuższy czas przykute do łóżka, wzrasta ryzyko wystąpienia wtórnej osteoporozy. Choroby wpływające na równowagę hormonalną i metabolizm mogą również powodować wtórną osteoporozę. Należą do nich na przykład hiperkortyzolizm lub hipogonadyzm. Nie można pominąć faktu, że zaburzenia odżywiania spowodowane obniżeniem poziomu estrogenów mogą również sprzyjać rozwojowi wtórnej osteoporozy.
Więcej informacji na ten temat można znaleźć pod adresem: Formy osteoporozy
pierwotna osteoporoza
Najczęstszą postacią osteoporozy jest tzw po menopauzie Osteoporoza u kobiet. Dzieje się tak, ponieważ kobiety w Klimakterium Oczywiście poziom estrogenu we krwi jest wysoki tonie.
Jest to również powszechna i jedna z pierwotnych osteoporoz osteoporoza starczaktóre można znaleźć u osób (w tym mężczyzn) w wieku powyżej 70 lat, ponieważ właśnie tam Równowaga hormonalna zmiany. Dlaczego, w warunkach fizjologicznych, u niektórych osób rozwija się osteoporoza, a u innych nie jest to w pełni wyjaśnione.
Oprócz wymienionych poniżej czynników ryzyka zakłada się, że oba czynniki genetyczne a także zachowanie lub wpływy zewnętrzne w okresie dojrzewania mają wpływ na to, czy osteoporoza formy, czy nie (późne pojawienie się pierwszego Kropka lub stały Siedzący tryb życia są tutaj omawiane na przykład jako czynniki ryzyka).
Trzecia możliwość pierwotnej osteoporozy i znacznie mniej powszechna niż dwie powyższe jest taka idiopatyczna osteoporoza. U tych pacjentów, którzy są już w młodszy wiek zachorować, nadal nie wiadomo, dlaczego ta choroba się rozwija.
wtórna osteoporoza
Dla tegowtórna osteoporoza istnieje wiele różnych przyczyn. Z jednej strony są różne zaburzenia hormonalnektóre ostatecznie prowadzą do osteoporozy.
Obejmują one:
- za Nadczynność tarczycy (Nadczynność tarczycy),
- nadfunkcja Gruczoły przytarczyczne i wynikający z tego nadmiar parathormonu (Nadczynność przytarczyc),
- za Cushing-zespół (Hiperkortyzolizm) lub jeden
- Wadliwe działanie Jądra (Hipogonadyzm).
Przyjmowanie niektórych leków może również wywołać osteoporozę, na przykład długotrwałą terapię Kortyzol (Mechanizm jak w zespole Cushinga) lub Heparyna, Cytostatyki, lit, Antagoniści witaminy K., Hormony tarczycy lub Inhibitory aromatazy.
Są też choroby Przewód pokarmowy: anoreksja (Jadłowstręt psychiczny), Niedożywienie i wchłanianie (tj Niedożywienie), które ostatecznie wszystkie sprzyjają rozwojowi osteoporozy poprzez obniżenie spożycia ważnych minerałów poniżej niezbędnego poziomu.
Ponadto z osteoporozą wiążą się również niektóre choroby złośliwe, w tym choroby mieloproliferacyjne (takie jak białaczka), Mastocytoza albo to Szpiczak mnogi.
Innymi przyczynami mogą być: niedowaga, brak kwasu foliowego lub witamina B12które sprzyjały nieswoistym zapaleniom jelit choroba Crohna i Wrzodziejące zapalenie okrężnicy, Cukrzyca, Niewydolność nerek i niektóre wrodzone choroby lub zespoły, takie jak Ehlers-Danlos i Zespół Marfana albo Choroba kości szklistej (Wrodzonej łamliwości kości).
Ponadto a zły styl życia powodują osteoporozę lub przynajmniej sprzyjają jej rozwojowi. Oznacza to szczegółowo, że alkohol i Palić papierosy, zła dieta (tj. niezrównoważona, za mało składników odżywczych i Witaminy, zbyt mało wapnia, za dużo fosforanów, za mało białka, zbyt ekstremalne diety) i niewystarczająca ilość ruchu są ważnymi czynnikami ryzyka osteoporozy.
Czynniki ryzyka
Podsumowując powyższe opisy, można wymienić następujące czynniki ryzyka rozwoju osteoporozy:
- Tło rodziny
- Całkowita liczba operacji u kobiet
- Początek menopauzy
- Niedobór wapnia i / lub witaminy D.
- Za mało ruchu
- Nadmierne spożycie papierosów, kawy i / lub alkoholu
- Przyjmowanie różnych leków (np. Kortyzon, heparyna)
- Choroby psychiczne, takie jak anoreksja i bulimia
Objawy
Nie ma typowych dolegliwości związanych z osteoporozą jako takich, ponieważ główne dolegliwości pojawiają się tylko na przykład w wyniku pierwszych złamań kości, a zatem w bardziej zaawansowanym stadium.
Jeśli chodzi o wstępną autodiagnozę, to fakt, że pierwszy ból w układzie mięśniowo-szkieletowym ma nietypowy charakter (np. „Ból pleców”) jest utrudniony, pacjent zazwyczaj odrzuca go jako „nieszkodliwy” i początkowo nie kojarzy go z osteoporozą.
Przeczytaj więcej na ten temat: Jaki rodzaj bólu występuje przy osteoporozie?
W zasadzie większość dolegliwości związanych z osteoporozą ma swoje źródło w złamaniach kości, których pacjent może nawet nie rozpoznać jako takich. Na początku są one raczej niedramatyczne iw pewnych okolicznościach mogą powstać bez rozpoznawalnych przyczyn zewnętrznych. W bardziej zaawansowanych stadiach osteoporozy silny kaszel może prowadzić do złamań żeber. Dla porównania, zdrowy człowiek musiałby przynajmniej upaść, aby spowodować złamanie żeber.
Następujące skargi mogą być traktowane jako znaki ostrzegawcze:
- Złamania kości rąk, nóg i kręgów (spowodowane na przykład potknięciem się o krawędź dywanu, gwałtownymi ruchami lub silnym kaszlem) występują łatwo i prawdopodobnie częściej.
- Ostre złamanie może nagle spowodować silny ból (np. Ból pleców).
- W wyniku niewspółosiowości kręgosłupa występuje napięcie mięśniowe.
- Widoczne stają się zmiany zewnętrzne, takie jak powstanie garbu pleców, utrata wzrostu nawet o 30 cm.
- Trudności w oddychaniu spowodowane ograniczonym rozszerzeniem płuc lub problemy trawienne z powodu zwężenia jelita, prawdopodobnie także dolegliwości lumbago spowodowane uciskiem nerwów, krystalizują się zaburzenia czucia w skórze.
- Przewlekły i nawracający ból pleców nieoczekiwanie okazuje się być starszymi złamaniami kości na zdjęciu rentgenowskim
Informacje na temat pomiaru gęstości kości można znaleźć tutaj.
Ból
Objawy osteoporozy są często nieswoiste. Jednak rozlany ból pleców jest typowym objawem wczesnym. W dalszym przebiegu, zwłaszcza w odcinku piersiowym kręgosłupa, kręgosłup wygina się do tyłu (= kifoza), tworząc zgarbione plecy. Z powodu tych zmian w kręgosłupie zmniejsza się rozmiar ciała pacjentów z osteoporozą. Ból pleców emanuje wówczas z jednej strony z kości, ale w dalszym przebiegu również z mięśni i ścięgien, wywołany złą postawą i postawą odciążającą. Przyczyną bólu kości są tzw. Złamania patologiczne, czyli złamania kości bez odpowiedniego urazu.
Lokalizacja złamań różni się w zależności od rodzaju osteoporozy: w postaci starczej najczęściej dotyczy to szyjki kości udowej, ramienia lub przedramienia, natomiast w postaci pomenopauzalnej dotyczy to raczej trzonów kręgów. W związku z tym ból pojawia się nie tylko w plecach, ale także w wyżej wymienionych miejscach predylekcyjnych. Zmiany w kręgosłupie mogą również podrażniać nerwy wychodzące z kanału kręgowego. Mogą objawiać się bólem nerwowym, który może być wywołany uciskiem lub bólem przypominającym lumbago. Ponieważ ból w większości przypadków jest ostatecznie oparty na złamaniach, pojawią się dodatkowe objawy. Obejmuje to ograniczoną mobilność i straty funkcjonalne. Kiedy dotyczy to trzonów kręgów, następuje również utrata rozmiaru.
Jednak ból może również występować jako efekt uboczny w kontekście leczenia osteoporozy. Przyjmowanie leków „desonumab” i „parathormon” może powodować ból kończyn. Generalnie ból u pacjentów z osteoporozą powinien być zawsze postrzegany jako sygnał ostrzegawczy, ponieważ zwykle wskazuje na patologiczne złamanie. Ponieważ u pacjentów z osteoporozą istnieje ryzyko przewlekłego bólu, należy przywiązywać wagę do szybkiego leczenia bólu.
Więcej informacji na ten temat można znaleźć pod adresem: Jaki rodzaj bólu występuje przy osteoporozie?
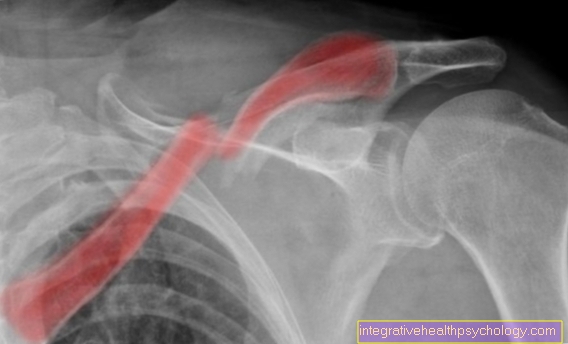
Osteoporotyczne złamanie szyjki kości udowej
W większości przypadków początkowo nie ma fizycznych objawów osteoporozy. Z reguły choroba ta staje się zauważalna dopiero wtedy, gdy początkowy etap choroby już przeszedł, tj.rozpoczęła się utrata masy kostnej iw efekcie doszło już do pierwszych złamań kości. Ze względu na stosunkowo duże obciążenie kości łamią się szczególnie często w okolicy np .:
- Cześć p,
- Przedramię,
- Szyja uda lub w okolicy kręgosłupa.
Dość częstym efektem ubocznym złamań szyjki kości udowej, które zwykle są spowodowane upadkami z boku, są złamania w okolicy nadgarstków, które są spowodowane instynktowną próbą złapania upadku.
W zaawansowanych stadiach osteoporozy. Lekkie poślizgnięcie, lekkie skręcenie, a nawet noszenie ciężkiej torby z zakupami to wszystko, czego potrzeba, aby złamać kręgi (złamanie trzonu kręgu). Kaszel może również powodować pękanie żeber w tych zaawansowanych stadiach.
Ponieważ tworzenie się i rozpad kości nie jest jednakowo obciążone w przypadku osteoporozy, gojenie się złamań jest również dość trudne. Są pacjenci, u których kości nigdy nie wracają do zdrowia po złamaniach, więc w pewnych okolicznościach mogą wymagać opieki długoterminowej.
Jak wspomniano powyżej, osteoporoza objawia się zmianami w wyglądzie. Przykłady obejmują tak zwany „garbus”, zwany także „garbem” lub nawet „wdowim garbem” oraz „kurczenie się” osób starszych, czyli kilkumetrowe zmniejszenie rozmiarów ciała. Kobiety są częściej dotknięte tymi problemami niż przeciętnie.
Więcej informacji na ten temat można również znaleźć pod adresem: Złamanie szyjki kości udowej
i
Więcej informacji na ten temat można znaleźć również na stronie: złamanie szyjki kości udowej
Dieta na osteoporozę
w osteoporoza gra zarówno pod profilaktyka jak również w ramach leczenie żywienie odgrywa niezwykle ważną rolę.
Jeśli masz czynniki ryzyka osteoporozy lub masz już chorobę, powinieneś:zbilansowana dieta martwić się, co oznacza wszystko, co konieczne Witaminy, Minerały i Pierwiastki śladowe być spożywane w wystarczającej ilości, ale nie za dużo z jedzeniem.
Ponadto, jeśli to możliwe, należy unikać diet radykalnych oraz zarówno nadwagi, jak i niedowagi.
Ponieważ ta choroba jest na zwiększona kruchość opiera się na kościach, bardzo ważne jest, aby kości zostały wzmocnione (ponownie) od wewnątrz, najlepiej jak potrafią. Oprócz zwykłego aktywność fizyczna i prawdopodobnie leczniczy Terapia, odżywianie to kluczowy filar, za pomocą którego można korzystnie wpływać na rozwój i przebieg osteoporozy.
Jednym z najważniejszych składników kości jest wapń, co zapewnia przyczepność kości gęstość i twardość wygrywa. Stąd jest dieta bogata w wapń wskazany, jeśli chcesz zapobiec osteoporozie lub jeśli już cierpisz na tę chorobę.
Idealne są 1500 mg Wapń dziennie, jeśli ta ilość zostanie znacznie przekroczona, może z kolei negatywnie wpłynąć na metabolizm kości.
Bardzo wapń znajduje się w:
- Nabiał (Mleko, praktycznie wszystkie rodzaje serów, jogurt i twaróg),
- zielone warzywa (szczególnie w jarmużu, brokułach, kopru włoskim i porze),
- trochę Zioła (Koperek, pietruszka),
- w niektórych Rodzaje ryb i coraz częściej także w
- Woda mineralna (do 500 mg w jednym litrze).
Należy również pamiętać, że zapotrzebowanie na wapń u kobiet jest w ciąża i podczas Laktacja i jest również zwiększona u nastolatków.
Wystarczające spożycie ma również kluczowe znaczenie w osteoporozie Witaminy.
To jest szczególnie ważne Witamina D3, który bierze udział w tworzeniu kości, a także wchłanianiu wapń z przewodu pokarmowego. Aby zapewnić dostatecznie wysokie stężenie tej witaminy w organizmie, z jednej strony ważne jest jej spożywanie (w ryba i Nabiał), a po drugie, że możesz spędzić co najmniej pół godziny dziennie w Słońce tam się zatrzymuje (dotyczy to również przebywania pod zachmurzonym niebem) Promieniowanie UV jest konieczne, aby przekształcić tę witaminę w jej aktywną formę w organizmie.
Ale inne witaminy są również niezbędne niezbędne elementy dieta na osteoporozę:
- mianowicie witamina C (w warzywach i owocach),
- Witamina K. (także w warzywach),
- Witamina B6 (w produktach pełnoziarnistych) i Pierwiastki śladowe (Fluor, miedź, cynkzawarty w produktach pełnoziarnistych, orzechach i płatkach owsianych)
Niektóre kwasy lubią jabłko- i kwas cytrynowy (które można znaleźć w różnych rodzajach owoców) i Laktoza (Laktoza) są w stanie zwiększyć wchłanianie wapnia z jelit.
Należy tego unikać
W osteoporozie z diety należy w dużej mierze usunąć inne substancje szczotkować:
To jest szczególnie ważne fosforan. Obniża to poziom wapnia we krwi, a tym samym również wapń, który jest dostępny do wbudowania w tkankę kostną.
Fosforan znajduje się w dużych ilościach w ciało- i Produkty wędliniarskie a także w Ser topiony. Występuje również jako dodatek w wielu produktach spożywczych, a następnie jest oznaczany na opakowaniu jako E 338.341 i E 450.
Zwłaszcza niektóre kwasy Kwas szczawiowy, które można znaleźć w RabarbarBoćwina i szpinak wiążą wapń (a także inne minerały) w jelicie i zapobiegają jego wchłanianiu. W konsekwencji produkty te nie powinny być również nadmiernie spożywane.
Innym ważnym aspektem żywienia pacjentów z osteoporozą jest Spożycie białka. Z jednej strony wykazano, że wchłanianie białka pomaga również w budowie tkanki kostnej wsparcie mogą.
Z drugiej strony, zbyt dużemu spożyciu (zwłaszcza białka zwierzęcego, takiego jak mięso, które zawiera dużą liczbę aminokwasów zawierających siarkę, takich jak metionina i cysteina), towarzyszy obniżenie wartości pH w moczu. Ta zmiana sprawia, że Zwiększone wydalanie wapnia.
Mają podobny efekt alkohol i kofeinachodzi o zahamowanie wydzielania hormonu Adiuretyna (ADH) do zwiększonego wydalania płynów, a tym samym również wapń przyczyna.
Zły to również osteoporoza zbyt wiele Sól kuchenna, a to dużo sód zawiera. Sód wspomaga wydalanie wapnia przez nerki i dlatego powinien być wchłaniany nigdy pięć do sześciu gramów przekraczać dziennie. Ponownie powinieneś spojrzeć na etykietę pliku Butelka na wodę mineralną Dorzuć, ponieważ część wody zawiera bardzo duże ilości sodu (nigdy nie należy przekraczać 200 mg na litr)! W przeciwnym razie zalecamy używanie podczas gotowania i przyprawiania Sól jodowanaktóry jest wzbogacony fluorem.
Między innymi z powodów opisanych powyżej należy przy osteoporozie uważać, aby nie spożywać luksusowych pokarmów np alkohol (Ponadto u wielu osób nadmierne spożycie alkoholu ostatecznie prowadzi do Niedostateczna podaż, zwłaszcza witaminy i pierwiastki śladowe), kofeina (Kawa, cola, czarna herbata) i Palić papierosy utrzymuj go na niskim poziomie.
Nikotyna zawarta w dymie papierosowym pogarsza sytuację Krążenie krwi tkanki kostnej, a także sprzyja rozpadowi żeńskiego hormonu płciowego estrogen. Te dwa mechanizmy ostatecznie sprzyjają rozwojowi osteoporozy.
leczenie
Osteoporoza jest obecnie w Niemczech zarówno niedodiagnozowana, jak i niedostatecznie leczona. Uważa się, że optymalna terapia zmniejsza śmiertelność.
Terapia dzieli się na profilaktykę osteoporozy i złamań oraz farmakoterapię. Podstawowa terapia zaleca aktywność fizyczną w celu wzmocnienia siły mięśni, a także optymalne odżywianie w celu zmniejszenia ryzyka osteoporozy i związanych z nią złamań. Należy unikać nadużywania alkoholu i nikotyny. Zalecane jest również odpowiednie spożycie witaminy D3 i wapnia. W razie potrzeby obie substancje należy uzupełnić lekami, gdyż odgrywają ważną rolę w metabolizmie kości, a tym samym wpływają na rozwój osteoporozy.
Częścią profilaktyki jest także zmniejszenie ryzyka upadku. Można to osiągnąć, zaprzestając przyjmowania leków uspokajających lub stosując pomoce do chodzenia. Terapia cieplna i helioterapia również przyniosły pozytywne rezultaty w terapii osteoporozy. Zalecane jest również wsparcie psychospołeczne. Drugą ważną częścią leczenia osteoporozy jest farmakoterapia. Bisfosfoniany są lekami pierwszego wyboru. Inne leki to raloksyfen, ranelinian strontu, denosumab i parathormon. Ogólnie terapia trwa co najmniej 3 do 5 lat, z wyjątkiem leku parathormon, który można podawać maksymalnie przez 24 miesiące. Podczas leczenia niezbędna jest regularna ponowna ocena i obserwacja w celu ustalenia dalszej terapii. Ocena ta powinna opierać się na aktualnych wytycznych.
Więcej informacji na ten temat można znaleźć pod adresem:
- Bisfosfoniany
- Terapia osteoporozy
- Zapobiegaj osteoporozie
Lek
Terapia lekowa jest terapią specjalną i opiera się na 2 zasadach: z jednej strony przeciwresorpcyjnej, az drugiej anabolicznej. Antyresorpcyjne oznacza, że stosuje się leki, które hamują rozpad kości przez określone komórki (tak zwane osteoklasty). Należą do nich leki, takie jak bisfosfoniany, estrogeny, SERM, takie jak raloksyfen (= selektywny modulator receptora estrogenowego) i denosumab. Przy pomocy terapii anabolicznej należy promować budowę kości. Taką stymulację osiąga parathormon.
Wszystkie wymienione leki należą do klasy A, ponieważ znacznie zmniejszają ryzyko złamań w przypadku osteoporozy. Wskazanie do farmakoterapii powinno nastąpić po spełnieniu określonych kryteriów. Należą do nich między innymi niska gęstość kości, obecność czynników ryzyka, starość. Oprócz wymienionych standardowych leków istnieją inne, takie jak fluor i kalcytonina. Fluor wspomaga tworzenie kości, kalcytonina hamuje utratę masy kostnej.
Bisfosfoniany
Bisfosfoniany są lekiem pierwszego wyboru w leczeniu osteoporozy. Wykazują działanie antyresorpcyjne polegające na hamowaniu komórek degradujących kości (= osteoklastów). Może to prowadzić do wzrostu gęstości kości. Regularne przyjmowanie bisfosfonianów może zmniejszyć częstość złamań nawet o 75%. Alendronian, rizedronian, ibandronian i zoledronian są dostępne w postaci preparatów. Ten ostatni preparat należy przyjmować tylko raz w roku. W przypadku innych preparatów można wybierać między dzienną i tygodniową dawką.
Bisfosfoniany są przeciwwskazane, jeśli występują choroby przełyku, takie jak zwężenia lub żylaki, lub jeśli pacjenci mają wrzody żołądka.Istniejąca niewydolność nerek (GFR <35 ml / min), ciąża i zbyt niski poziom wapnia również uniemożliwiają stosowanie bisfosfonianów. Niepożądanym efektem ubocznym może być dyskomfort w żołądku i przewodzie pokarmowym. Możliwa jest również aseptyczna martwica kości szczęki. Prawdopodobieństwo wystąpienia tego działania niepożądanego jest większe, gdy bisfosfoniany są podawane dożylnie w ramach leczenia nowotworu. Aby zapobiec niepożądanym skutkom ubocznym, takim jak zapalenie przełyku, należy uważać, aby przyjmować bisfosfoniany rano i co najmniej 30 minut przed jedzeniem. Ma to na celu uniknięcie tworzenia się kompleksów z wapniem. Ponadto należy go przyjmować z wystarczającą ilością płynów i w pozycji siedzącej.
diagnozaDiagnoza osteoporozy jest połączeniem wywiadu, badania klinicznego i środków technicznych. W wywiadzie ważne jest, aby zapytać o poziom aktywności fizycznej i udokumentować dokładny plan leczenia. Niektóre leki, a także mała aktywność fizyczna zwiększają ryzyko osteoporozy. Kobiety należy również zapytać o czas menopauzy, gdyż związany z nim spadek poziomu estrogenów może również wywołać wystąpienie osteoporozy. W kontekście osteoporozy następuje zmniejszenie rozmiaru ciała, tak że regularne pomiary mogą dostarczyć wstępnych wskazówek dotyczących jawnej osteoporozy. W badaniu fizykalnym u wielu pacjentów można również rozpoznać tak zwane „zjawisko jodły”: są to fałdy skóry na plecach pacjenta, które biegną w dół jak jodła ze środka kręgosłupa, więc przypominają jodłę trenować ze względu na zmniejszające się rozmiary ciała.
Po pobraniu próbki krwi można zmierzyć różne parametry. Szczególną uwagę należy zwrócić na takie wartości jak fosfataza zasadowa, wapń, fosforan, kreatynina, witamina D itp. Niektóre wartości służą również do wykluczania różnych diagnoz różnicowych. Ponadto można określić hormony, takie jak TSH, jako hormon tarczycy i określone wartości w moczu, aby wykryć pierwsze objawy osteoporozy.
Zdjęcia rentgenowskie z jednej strony i tak zwana osteodensometria z drugiej są dostępne jako aparat do postawienia diagnozy. Na zdjęciu rentgenowskim istnieją różne kryteria wskazujące na obecność osteoporozy. Obejmuje to na przykład zwiększoną przejrzystość promieniowania kości, co oznacza, że kość jest mniej gęsta. Ponadto na zdjęciu rentgenowskim można bardzo dobrze pokazać ewentualne złamania trzonu kręgowego.
Więcej informacji na ten temat można znaleźć pod adresem: Diagnozowanie osteoporozy
test
Rozpoznanie osteoporozy można zweryfikować za pomocą testu. Test ten obejmuje pomiar gęstości kości i jest również nazywany technicznie tak zwaną osteodensometrią. Najbardziej znaną metodą jest pomiar gęstości obszaru kości (jednostka wg / cm2) i jest ona znana jako „podwójna absorpcjometria rentgenowska (= DXA). Inne możliwe metody to ilościowa tomografia komputerowa (= QCT), w której, w przeciwieństwie do DXA, mierzona jest rzeczywista gęstość fizyczna (jednostka wg / cm3) oraz ilościowe badanie ultrasonograficzne (= QUS). W porównaniu z innymi testami ta ostatnia metoda nie wykazuje ekspozycji na promieniowanie. W szerszym ujęciu do określenia ryzyka upadku u pacjentów z grupy wysokiego ryzyka można również wykorzystać tzw. Test „time up the go”, test „podnoszenia krzesła” i statyw tandemowy. Te wyniki badań mogą być wykorzystane do oceny mobilności pacjenta i wysokiego ryzyka upadku podczas wykonywania codziennych czynności ruchowych, co w przypadku istniejącej osteoporozy nieuchronnie wiąże się ze zwiększonym ryzykiem złamań ze względu na mniejszą gęstość kości.
Więcej informacji na ten temat można znaleźć pod adresem: Pomiar gęstości kości
DXA
DXA to skrót od „Dual X-ray Absorptiometry”. Za pomocą promieni rentgenowskich można obliczyć gęstość powierzchniową zawartości minerałów w kości (g / cm2). Pomiaru dokonuje się na odcinku lędźwiowym kręgosłupa (lędźwiowy 1-4), na kości udowej w okolicy tułowia oraz na kości szyjnej kości udowej. Decydujące znaczenie mają minimalne wartości wszystkich 3 pomiarów. Obecność osteoporozy określa się następnie za pomocą dwóch punktów. Tak zwany T-Score opisuje odchylenie standardowe (SD) od średniej wartości maksymalnej gęstości kości w porównaniu z 30-letnią, zdrową osobą tej samej płci. Jeśli T-Score jest o więcej niż 2,5 SD poniżej normy, mówi się o osteoporozie. Wstępne stadium osteoporozy, osteopenia, jest definiowane jako posiadające T-score od 1 do 2,5 SD poniżej normy. Gdy tylko dojdzie do złamania oprócz ponad 2,5 SD poniżej normy, mówi się o jawnej osteoporozie. Ponadto czynniki ryzyka, takie jak palenie lub unieruchomienie, mają wpływ na T-Score: jeśli występuje dodatkowy czynnik ryzyka, T-Score jest zwiększany o 0,5, a przy 2 lub więcej czynnikach ryzyka nawet o 1,0.
Więcej informacji na ten temat można znaleźć pod adresem: Pomiar DXA
Zapobiegaj osteoporozie
Profilaktyka osteoporozy jest tak samo ważna, jak optymalna terapia. Dostępne są różne środki zapobiegawcze. Styl życia i dieta to ważny aspekt. Ponieważ w przeciwieństwie do wielu innych chorób wyższy BMI jest uważany za ochronny, należy zadbać o zapewnienie wystarczającej ilości kalorii (BMI około> 20kg / m2). Zalecane jest również dzienne spożycie wapnia (ok. 1000 mg), np. W postaci tabletek musujących. Ponadto ważne jest, aby przebywać na świeżym powietrzu przez co najmniej 30 minut dziennie, a najlepiej na słońcu, aby zapewnić wytwarzanie witaminy D3. W przeciwnym razie wskazane jest dodatkowe spożycie suplementów witaminy D3. Witamina B 12 i kwas foliowy powinny być również dostatecznie wchłaniane z pożywieniem. Palenie jest uważane za czynnik ryzyka osteoporozy, dlatego należy unikać nadużywania nikotyny. Konieczne jest także monitorowanie planu leczenia i, jeśli to konieczne, dostosowanie go lub przejście na inne preparaty.
Kilka leków zwiększa ryzyko osteoporozy, zwłaszcza przy długotrwałej terapii. Są to przede wszystkim glikokortykoidy, ale także leki przeciwpadaczkowe, przeciwdepresyjne, uspokajające czy inhibitory pompy protonowej. Ponieważ osteoporoza dotyka głównie osoby starsze, profilaktyka osteoporozy obejmuje również środki zapobiegawcze, takie jak regularna aktywność fizyczna i unikanie długotrwałego unieruchomienia. Celem jest poprawa zarówno siły, jak i koordynacji mięśni. Ponadto sama dobra aktywność fizyczna i podstawowa sprawność fizyczna zmniejszają ryzyko rozwoju osteoporozy, ponieważ duża ilość ćwiczeń sprzyja rozwojowi masy kostnej. W przypadku pacjentów w wieku powyżej 70 lat należy również przeprowadzić dokładną historię upadku: Oznacza to, że należy zapytać o dokładne przyczyny upadków w przeszłości i odpowiednio leczyć wszelkie możliwe do uniknięcia przyczyny. Ponieważ biodra są szczególnie narażone na upadek, zapobiegawczo jest noszenie ochraniaczy na biodra. Pomocne są również pomoce do chodzenia lub rollator. Dalsze środki wspomagające to ciepło i helioterapia.
Więcej informacji na ten temat można znaleźć pod adresem: Zapobiegaj osteoporozie
Czy osteoporozę można wyleczyć?
Odpowiadając na pytanie, czy osteoporoza jest uleczalna, opinie są różne. Jeśli spojrzeć na ogólny obraz choroby, osteoporoza nie jest uważana za całkowicie uleczalną, ponieważ pomimo optymalnej terapii nie można nigdy osiągnąć poprzedniego stanu kości, a żadnych złamań, które wystąpiły, nie można cofnąć. Uzdrowienie oznaczałoby, że można by przywrócić pełną równowagę mineralną kości i że patologiczne złamania związane z osteoporozą musiałyby zostać wyleczone optymalnie i bez trwałego ograniczenia. Ten ostatni aspekt jest trudny do osiągnięcia, zwłaszcza w starszym wieku. Niemniej jednak są też zwolennicy opinii, że osteoporoza jest uleczalna. W tym miejscu należy jednak zastrzec, że jest to wczesny etap osteoporozy bez obecności patologicznych złamań. Wówczas przejściowe zaburzenia mineralizacji kości mogą zostać przywrócone do normy poprzez optymalną terapię z odpowiednią podażą witaminy D i wapnia, wystarczającą ilością ćwiczeń i odpowiednimi lekami. Dlatego nie jest możliwe uogólnienie stwierdzenia, czy osteoporoza jest uleczalna, czy nie. Zawsze ważne jest, aby ocenić indywidualny obraz kliniczny w zależności od stadium i istniejących czynników ryzyka i wykorzystać te informacje do podjęcia decyzji, czy osteoporoza jest uleczalna, czy nie.
Podsumowanie
U zdrowej osoby tworzenie i rozpad kości są w harmonijnej równowadze. Oznacza to, że gromadzi się tyle kości, ile zostało wcześniej w jakikolwiek sposób zniszczonych. U pacjentów z osteoporozą równowaga ta jest zaburzona.
Jeśli powstanie zbyt mało kości lub jeśli stopień utraty masy kostnej odbiega od normy, następuje utrata substancji, co powoduje, że kość jest mniej sprężysta, a tym samym bardziej podatna na pękanie.
Z powodu tej dysharmonii w równowadze między tworzeniem się i rozpadem kości, w połączeniu z restrukturyzacją substancji kostnej, zdolność pacjenta do poruszania się może być upośledzona.
Oprócz ogólnej utraty jakości życia, spowodowanej ograniczoną ruchomością, szczególnie ważną rolę odgrywa zwiększone ryzyko złamań kości. Mogą również pojawić się inne objawy, takie jak:
- Problemy z krążeniem,
- ogólne pogorszenie ogólnego samopoczucia,
- a także zaprzestać stresu psychicznego.

.jpg)