Limfocyty T.
definicja
Limfocyty T są komórkami układu odpornościowego i można je znaleźć między innymi we krwi. Krew składa się z komórek krwi i osocza krwi. Krwinki są dalej podzielone na erytrocyty (krwinki czerwone), leukocyty (krwinki białe) i trombocyty (płytki krwi). Limfocyty T są częścią białych krwinek i można je również podzielić na limfocyty T zabójcze, limfocyty T pomocnicze, komórki pamięci T, cytotoksyczne limfocyty T i limfocyty T regulatorowe.
Limfocyty T są również potocznie nazywane komórkami T. Litera „T” oznacza miejsce dojrzewania limfocytów T, czyli grasicę. Znajduje się w górnej części klatki piersiowej i jest ważnym narządem obrony immunologicznej. Limfocyty T są przypisane do układu adaptacyjnego, czyli nabytego układu odpornościowego. Oznacza to, że potrzebują trochę czasu, aby móc zareagować na patogeny, ale w rezultacie mogą to zrobić w bardziej ukierunkowany sposób, a zatem zwykle skuteczniej niż wrodzony system obronny.
anatomia
Limfocyty T mają kulisty kształt i wielkość około 7,5 mikrometra. Składają się z okrągłego, lekko wciętego jądra komórkowego otoczonego cytoplazmą. Ponadto w komórce można znaleźć więcej rybosomów.
zadania
Głównym zadaniem limfocytów T jest obrona immunologiczna. Nieaktywowane limfocyty T są rozprowadzane we krwi i tkance limfatycznej w całym organizmie i kontrolują nienaturalne zmiany we własnych komórkach organizmu. Takie zmiany patologiczne mogą być spowodowane na przykład atakiem patogenów lub mutacjami w materiale genetycznym. U dorosłych około 95% nieaktywowanych limfocytów znajduje się w grasicy, śledzionie, migdałkach i węzłach chłonnych.
Jeśli patogeny, takie jak bakterie lub wirusy, dostaną się do organizmu, są najpierw rozpoznawane i wiązane przez inne komórki obronne układu odpornościowego. Należą do nich makrofagi, komórki B, komórki dendrytyczne i monocyty. Tylko połączenie między tymi komórkami obronnymi a patogenami powoduje aktywację limfocytów T. Limfocyty T mogą następnie ostatecznie rozpoznać patogen i sklasyfikować go jako obcy. Jednak każdy limfocyt T może rozpoznawać tylko określone patogeny. Identyfikacja między patogenem a limfocytami T odbywa się poprzez tzw Cząsteczki MHC, które znajdują się na powierzchni patogenu i niektórych składników błony limfocytów T. Jeśli te dwie cechy powierzchni pasują do siebie zgodnie z zasadą zamka i klucza, limfocyty T są aktywowane i mogą odpowiednio reagować na patogeny.
Jednak różne podgatunki limfocytów T reagują na patogen za pomocą różnych mechanizmów, w zależności od rodzaju zmiany patologicznej. Komórka T-zabójca reaguje bezpośrednio niszcząc patogeny, podczas gdy komórki pomocnicze T przyciągają dalsze komórki obrony immunologicznej, uwalniając substancje przekaźnikowe, które z kolei są odpowiedzialne za eliminację patogenów. Z drugiej strony regulatorowe limfocyty T przede wszystkim zapobiegają rozprzestrzenianiu się patogenów na inne komórki endogenne. Uwalniając różne enzymy, cytotoksyczne komórki T niszczą patogeny. Limfocyty T pamięci nie przyczyniają się bezpośrednio do eliminacji patogenów, ale nadal odgrywają decydującą rolę, ponieważ przechowują właściwości określonych patogenów. To przechowywanie umożliwia szybszą i bardziej ukierunkowaną odpowiedź immunologiczną przy następnej penetracji.
Więcej na ten temat w: Narządy limfatyczne
Powoduje wzrost limfocytów T.
Przyczyną zwiększonej liczby limfocytów T mogą być różne choroby. Jeśli dojdzie do infekcji, limfocyty namnażają się poprzez wyżej wymienione mechanizmy iw rezultacie coraz bardziej dostają się do krwiobiegu. Następnie można określić procent limfocytów T za pomocą badań laboratoryjnych krwi.Normalna wartość limfocytów wynosi od 700 do 2600 limfocytów na mikrolitr, a zatem odsetek białych krwinek wynosi od 17% do 49%. Na podstawie laboratoryjnych pomiarów krwi można wyciągnąć wnioski, czy występuje infekcja bakteryjna lub wirusowa oraz w jakim stopniu tworzenie i uwalnianie limfocytów T przebiega prawidłowo. Codzienne wahania rytmu są całkiem naturalne. Liczba limfocytów jest zwykle nieco wyższa w południe i wieczorem, najmniejsza zaś jest dostępna rano.
Infekcje wirusowe (np. Różyczka, gorączka gruczołowa), niektóre infekcje bakteryjne (np. Krztusiec, gruźlica, dur brzuszny), infekcje grzybicze (np. Pneumocystis, Candida) i różne rodzaje raka (np. Białaczka, chłoniak) mogą zwiększać liczbę limfocytów T. Ponadto zwiększona liczba limfocytów może wskazywać na nadczynność tarczycy.
Przyczyny spadku limfocytów T.
Przyczyną zmniejszonej liczby limfocytów T są często choroby lub nieprawidłowe działanie układu odpornościowego. Mogą być zarówno nabyte, jak i wrodzone. Choroby dziedziczone genetycznie mogą osłabiać układ odpornościowy, a tym samym tworzenie limfocytów T. Jednak niedobór odporności, a tym samym zmniejszone tworzenie limfocytów T, może być również spowodowane nabytymi chorobami zakaźnymi (np. Odrą) lub rakiem. Mogą one szczególnie atakować i niszczyć limfocyty. Należą do nich na przykład AIDS czy gruźlica. Ponadto zmniejszenie może prowadzić do leków immunosupresyjnych (np. Glukokortykoidów), kortyzolu, cytostatyków i steroidów. Inne przyczyny to przewlekłe choroby wątroby (np. Marskość wątroby, wirusowe zapalenie wątroby typu C), oparzenia, choroby autoimmunologiczne, niewydolność nerek i niedokrwistość z niedoboru żelaza.
Białaczka jest szczególną przyczyną zmniejszonej liczby limfocytów T. W przypadku wystąpienia choroby początkowo prowadzi to do wzrostu liczby limfocytów T. Jest to niebezpieczne dla organizmu, ponieważ duża liczba limfocytów może również atakować zdrowe komórki organizmu. Podczas leczenia białaczki chemioterapią i radioterapią podejmuje się próby zmniejszenia liczby, co może łatwo doprowadzić do spadku liczby limfocytów poniżej normy.
Cytotoksyczne limfocyty T.
Cytotoksyczne limfocyty T są podgrupą limfocytów T, a zatem należą do nabytego układu odpornościowego. Ich zadaniem jest identyfikacja zakażonych komórek w organizmie i jak najszybsze ich zabicie. Podobnie jak pozostałe limfocyty T, powstają w szpiku kostnym, a następnie migrują do grasicy, gdzie są ostatecznie ponownie sortowane, a następnie rozwijają się w dojrzałe limfocyty T. Limfocyty T cytotoksyczne są ostatecznie uwalniane do krwiobiegu, gdzie ostatecznie wchodzą w interakcję z różnymi komórkami endogennymi, sprawdzając w ten sposób ich stan. Jeśli komórka jest zakażona lub uszkodzona, cytotoksyczne limfocyty T są w stanie dokować do cząsteczek MHC zakażonych komórek poprzez ich powierzchniowe receptory komórek T i uwalniając Perforin (białko) i Granzym (enzym proteaza) Zabij ich.
Immunoglobuliny przeciw ludzkim limfocytom T.
Immunoglobuliny przeciwko ludzkim limfocytom T to przeciwciała wytwarzane w laboratorium, które są stosowane w celu zapobiegania możliwemu odrzuceniu przeszczepu lub są stosowane tylko po odrzuceniu narządu lub komórek macierzystych, które zostały już przeszczepione.
Przyczyną podawania immunoglobulin przeciwko ludzkim limfocytom T są sporadyczne powikłania po przeszczepie komórek macierzystych. Niebezpieczeństwo polega na tym, że przeszczep nie może już wykonywać swoich rzeczywistych zadań w ciele obcym i prawdopodobnie atakuje organizm biorcy. Limfocyty T odgrywają rolę w tym, że są również wprowadzane do organizmu biorcy poprzez przeszczep. Wszczepione limfocyty T działają teraz na dwa sposoby. Z jednej strony wykonują swoją zwykłą pracę, atakując obecne zainfekowane komórki. Z drugiej strony mogą wywołać tzw. „Reakcję przeszczep przeciwko gospodarzowi”, gdyż organizm biorcy może uznać je za obce i wywołać przeciwko nim reakcję immunologiczną.
Lek opracowany w celu zapobiegania lub leczenia tych reakcji został zbadany i znaleziony w immunoglobulinie przeciwko ludzkim limfocytom T. Ten lek jest pozyskiwany z królików.
Więcej na ten temat przeczytasz w dziale: Transplantacja
Aktywacja limfocytów T.
Aktywacja limfocytów T odbywa się poprzez interakcję między receptorami komórek T, które znajdują się na limfocytach, z odpowiednimi antygenami obcych lub zmutowanych komórek. Jednak receptory komórek T mogą rozpoznawać antygeny tylko wtedy, gdy są prezentowane przez tak zwane komórki prezentujące antygen.
Jednak dla stabilnego połączenia konieczne są dalsze czynniki. Należą do nich glikoproteiny (CD4 i CD8) na powierzchni limfocytów T oraz białka (MHC1 i MHC2) na powierzchni komórki prezentującej antygen. Należy zauważyć, że komórki pomocnicze T mają tylko receptory CD4, które z kolei mogą wiązać się tylko z cząsteczkami MHC2. W związku z tym receptory CD8 mogą wiązać tylko cząsteczki MHC1. Receptory CD8 znajdują się głównie na komórkach cytotoksycznych, ale można je również znaleźć na komórkach T zabójców lub regulatorowych limfocytach T. Do aktywacji wymagana jest także niezależna od antygenu kostymulacja. Jest inicjowany przez białka powierzchniowe i pochodzi z tej samej komórki prezentującej antygen.
Po ostatecznej aktywacji limfocytów T może wystąpić odpowiedź komórkowa. Polega to na tym, że uwalniane są różne substancje przekaźnikowe - interleukiny, w wyniku czego aktywowane są makrofagi, limfocyty T zabójców lub komórki cytotoksyczne. Są wtedy w stanie wyeliminować komórki obce dla organizmu poprzez różne mechanizmy specyficzne dla komórek. Ponadto interleukiny mogą stymulować produkcję przeciwciał, dzięki czemu więcej może reagować na patogeny.
Wartości standardowe
U dorosłych limfocyty T stanowią zwykle 70% całkowitej liczby limfocytów we krwi. Jednak wahania między 55% a 85% również mieszczą się w normalnym zakresie. Oznacza to, że normalna wartość wynosi od 390 do 2300 komórek na mikrolitr. Małe wahania są całkiem naturalne. Na przykład liczba limfocytów może wzrosnąć z powodu stresu, aktywności fizycznej lub palenia papierosów.
Limfocyty T w raku
Limfocyty T mogą również odgrywać kluczową rolę w przypadku raka. Zadaniem limfocytów T jest rozpoznawanie i niszczenie obcych lub zmutowanych komórek. Rak to choroba, w której własne komórki organizmu namnażają się w złośliwy i niekontrolowany sposób. Problem z rakiem polega na tym, że limfocyty T nie uważają komórek nowotworowych za obce, ale za endogenne i dlatego są tolerowane przez układ odpornościowy. Limfocyty T nie mogą rozpoznać zmutowanych komórek rakowych i dlatego nie mogą z nimi walczyć. W ramach najnowszych badań opracowano obecnie tak zwane receptory CAR-T, które mogą specyficznie wiązać się z komórkami nowotworowymi. Te receptory powinny ostatecznie umożliwić limfocytom T rozpoznawanie komórek rakowych.
Więcej na ten temat przeczytasz w: Rak
Limfocyty T w stwardnieniu rozsianym
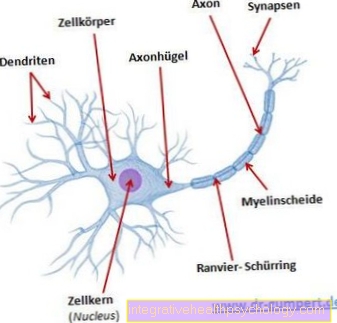
Stwardnienie rozsiane to choroba atakująca układ nerwowy. Przyczyną stwardnienia rozsianego jest choroba autoimmunologiczna, w której dochodzi do rozregulowania układu odpornościowego. Odgrywają w tym rolę limfocyty T, jak również komórki B. Oprócz komórek T, komórki B reprezentują inne komórki własnego układu odpornościowego organizmu. W stwardnieniu rozsianym limfocyty T i B omyłkowo atakują komórki otaczające włókna nerwowe, osłonkę mielinową. Osłona mielinowa jest odpowiedzialna za szybkie przekazywanie informacji przez nerwy. Jeśli są uszkodzone, spedycja ulega pogorszeniu lub, jeśli to konieczne, nawet całkowicie uniemożliwia.