Skutki uboczne Marcumar®
Synonimy w szerszym znaczeniu
- Fenprokumon (nazwa składnika aktywnego)
- Kumaryny
- Antagoniści witaminy K (inhibitory)
- Antykoagulanty
- Antykoagulanty

Skutki uboczne Marcumar®
Skutki uboczne (tzw. ADR, działania niepożądane leków) i interakcje z innymi lekami
Najczęstszymi działaniami niepożądanymi terapii kumaryną są łatwiejsze krwawienie z zasinieniem (krwiak).
Zwykle są one nieszkodliwe (2-5% pacjentów), więc wystarczy odstawić lek, aby stężenie czynników krzepnięcia we krwi ponownie wzrosło w ciągu dwóch do trzech dni.
Krwawienie z dróg moczowych lub w żołądekktóre mogą wystąpić zwłaszcza po przedawkowaniu.
Wtedy czas do nowej syntezy czynników krzepnięcia jest niewystarczający i Witamina K. należy podawać tak, aby nowe czynniki krzepnięcia mogły powstać natychmiast w wątrobie.
Koagulacja normalizuje się w ciągu kilku godzin. W (rzadkich) sytuacjach awaryjnych, tj. na przykład zagrażające życiu krwawienie do mózgu, brakujące czynniki krzepnięcia są podawane bezpośrednio (w postaci koncentratu dożylnie).
Innym bardzo rzadkim, ale poważnym powikłaniem terapii kumaryną jest początkowo zwiększona koagulacja:
Bardzo małe skrzepy (tzw. Microthrombi) zatykają najmniejsze żyły i naczynia włosowate, które zaopatrują skórę i leżącą pod nią (łac. Podskórną) tkankę tłuszczową.
W rezultacie dotknięte komórki umierają (medycznie: martwica) i stają się niebieskawo-czarne. To Zaburzenia krążenia pojawia się od trzech do ośmiu dni po rozpoczęciu leczenia kumarynami / Marcumarem® i początkowo jest zauważalna jako bolesne zaczerwienienie skóry.
Następnie leczenie należy przerwać i kontynuować stosując heparynę, której jednak nie można przyjmować w postaci tabletki, a jedynie podawać we wlewie bezpośrednio do żyły.
Na podeszwach stóp lub palców stóp może wystąpić niebieskawe przebarwienie, ale w przeciwieństwie do opisanych powyżej „martwic kumarynowych” jest ono nieszkodliwe i odwracalne:
Ten "Syndrom purpurowych palców„(English: Purple Toes Syndrome”) może wystąpić po dłuższym, około trzech do ośmiu tygodniach leczenia kumarynami / Marcumarem® i ustępuje, gdy stopy są uniesione. Ten efekt uboczny terapii kumaryną / Marcumarem® jest również rzadki.
Przybranie na wadze
W ankiecie portalu zdrowia Sanego 6% z 354 osób zgłosiło przyrost masy ciała w trakcie leczenia Marcumarem®. Zakres, w jakim istnieje bezpośredni związek między przyrostem masy ciała a lekiem, nie jest w pełni zrozumiały. Utrata apetytu rzadko była postrzegana jako efekt uboczny, z większym prawdopodobieństwem związany z utratą wagi. Ponieważ jednak każdy reaguje indywidualnie na leki, nie można wykluczyć przyrostu masy ciała.
Skutki uboczne w jelitach
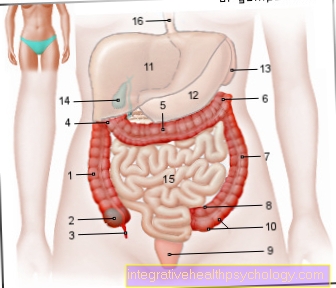
Najważniejsze i najczęstsze skutki uboczne leczenia Marcumarem® to krwawienie. Są to głównie spowodowane przedawkowaniem. Zasadniczo krwawienie może wystąpić w dowolnym miejscu ciała. Czasami może dojść do krwawienia do ściany jelita. Stolec, który jest czerwony lub czarny, może wskazywać na krwawienie z przewodu pokarmowego. Zdecydowanie powinieneś skonsultować się z lekarzem.
Skutki uboczne wątroby
Zapalenie wątroby jest częstym efektem ubocznym leczenia preparatem Marcumar®. Może pojawić się z żółtaczką lub bez. W niektórych przypadkach uszkodzenie tkanki wątroby i niewydolność wątroby były obserwowane jako bardzo rzadkie działania niepożądane. W takich przypadkach niewydolność wątroby wymagała przeszczepu wątroby lub skutkowała śmiercią. Jednak zdarza się to bardzo rzadko. Regularne kontrole wątroby i krwi oraz rozmowy z lekarzem w przypadku dolegliwości lub niepewności zmniejszają ryzyko.
Skutki uboczne skóry / wysypka
Sporadycznie podczas terapii Marcumarem® pojawia się wysypka, czerwona pokrzywka w postaci tzw. Pokrzywki, swędzenie i stany zapalne skóry. Oprócz skutków ubocznych na skórze czasami może wystąpić tymczasowa rozproszona utrata włosów. Marcumar® hamuje wszystkie czynniki zależne od witaminy K. Hamuje również tzw. Białko C. Białko to pełni funkcję przeciwzakrzepową. Tak zwana martwica skóry może powstać z powodu krótszego okresu półtrwania białka C w porównaniu z innymi czynnikami zależnymi od witaminy K. Ponieważ po rozpoczęciu leczenia preparatem Marcumar ® poziom białka C we krwi spada jako pierwszy. Może to prowadzić do zakrzepicy skóry lub żył. Aby temu zapobiec, początkowo podaje się heparynę. Bardzo rzadko można odnotować poważne uszkodzenie skóry z trwałym kalectwem lub w wyniku śmierci. Rzadko obserwowano również skórne reakcje alergiczne.
zmęczenie
W badaniu portalu zdrowotnego Sanego 6% z 354 osób zgłosiło zmęczenie jako efekt uboczny w trakcie terapii Marcumar. Może istnieć związek ze zmianami ciśnienia krwi od czasu terapii. Ale możliwe jest również, że na zmęczenie wpływają i są powodowane przez inne czynniki. W zależności od stopnia zmęczenia może wpływać na zdolność koncentracji. Niedostateczna koncentracja może ograniczyć codzienne czynności, a nawet zagrozić sobie lub innym. W takich przypadkach zdecydowanie powinieneś skonsultować się z lekarzem.
impotencja
W badaniu portalu zdrowotnego Sanego 1% z 354 osób zgłosiło impotencję w wyniku leczenia Marcumarem. W jakim stopniu istnieje bezpośredni kontekst narkotyku i impotencji lub czy inne czynniki odgrywają rolę w połączeniu, nadal nie jest jasne. Nie wszyscy autorzy określają impotencję jako efekt uboczny w kontekście terapii preparatem Marcumar®. Na przykład zaburzenia erekcji nie są wymienione na żółtej liście ani w informacjach technicznych producenta jako skutki uboczne leczenia preparatem Marcumar®. W książce „Manual of Impotence” autor prof. H. Porst pisze, że w przypadku Marcumar® możliwe byłyby m.in. zaburzenia erekcji, ale mechanizm działania jest niejasny.
Przeczytaj więcej na ten temat pod adresem: Przyczyny zaburzeń erekcji
Krew w moczu
Krew w moczu jest bardzo częstym efektem ubocznym leczenia preparatem Marcumar®. Może to być oznaką przedawkowania. Przebarwienie moczu może wskazywać na krwawienie z dróg moczowo-płciowych. Dlatego w każdym przypadku należy je zgłosić lekarzowi prowadzącemu. Wskazane jest sprawdzenie wartości krzepnięcia krwi i ewentualnie nerek. Może być konieczna zmiana dawki.
osteoporoza
Po miesiącach stosowania Marcumar® może to czasami prowadzić do zmniejszenia masy kostnej lub tak zwanej osteoporozy. Wynika to z faktu, że Marcumar® hamuje działanie witaminy K. Witamina K jest niezbędna do tworzenia macierzy kostnej. W rezultacie długotrwałe stosowanie leku może prowadzić do zaburzeń metabolizmu kości. Zwiększa to ryzyko złamań, szczególnie u osób z odpowiednim usposobieniem. Jednak dawka witaminy K nie może, przeciwnie, poprawić gęstości kości.
Przeczytaj więcej na ten temat tutaj: osteoporoza
pocić się
W ankiecie portalu zdrowotnego Sanego, 2% z 354 osób stwierdziło, że od czasu leczenia preparatem Marcumar będzie się pocić (zwiększyć). Przez większość czasu zgłaszali, że pocą się szybciej niż przed zabiegiem. Zakres, w jakim istnieje bezpośredni związek między poceniem się a terapią preparatem Marcumar® nie jest w pełni zrozumiały. Nie można jednak wykluczyć, że lek może prowadzić do zmienionych procesów wegetatywnych w organizmie. W rezultacie może to również wpływać na pocenie się.
Kiedy nie należy podawać Marcumar®?
w ciąża dozwolone kumaryny generalnie nie podawać, ponieważ poważne uszkodzenia mogą wystąpić zarówno we wczesnych stadiach rozwoju dziecka („embriopatie”, trzeci do ósmego tygodnia ciąży), jak i na późniejszych, zwykle mniej wrażliwych stadiach rozwojowych („fetopatie”, od dziewiątego tygodnia ciąży) .
Więcej na ten temat na: Leki w ciąży
Również w Laktacja (Zobacz też Karmienie piersią) musi alternatywnie Heparyna być używane, ponieważ Phenprocoumon (Marcumar®) jest również używany w Mleko matki gromadzi się i może powodować krwawienie u dziecka.
Jedynym wyjątkiem jest krócej działająca warfaryna. Aby uniknąć niebezpiecznego krwawienia w wyniku przedawkowania, należy również wziąć pod uwagę interakcje kumaryn z innymi lekami:
Jednoczesne stosowanie preparatu nie tylko uśmierzającego ból, ale także w profilaktycznej antykoagulacji po zawale serca Kwas acetylosalicylowy (ASA), prowadzi do zwiększonego stężenia kumaryn we krwi, a tym samym do zwiększenia skuteczności.
Powodem tego jest silne wiązanie obu grup leków do transportu białek we krwi.
Tam Kwas acetylosalicylowy (aspiryna) Jeśli kumaryny zostaną wyparte z miejsc wiązania na białkach osocza krwi, te ostatnie są coraz bardziej uwalniane w postaci niezwiązanej, aktywnej postaci i mogą rozwinąć swoje działanie przeciwzakrzepowe.Skuteczność kumaryn / Marcumar® jest również zwiększona, gdy równolegle stosowane są leki hamujące wytwarzanie kwasu w żołądku (leki zobojętniające; są stosowane w zapobieganiu i / lub leczeniu wrzodów żołądka) oraz inhibitory wchłaniania soli żółciowych (np. Kolestyramina) Stosowane w leczeniu wysokiego poziomu cholesterolu, ponieważ blokują recykling kwasów żółciowych w organizmie, obniżając w ten sposób poziom cholesterolu we krwi.
Kolejny mechanizm Zwiększona efektywność, co należy wziąć pod uwagę przy dawkowaniu kumaryn / Marcumar®, reprezentuje wzrost aktywności tych, które rozkładają kumaryny / Marcumar® wątroba - Enzymy z innych leków:
Na przykład. allopurynol lekiem przeciw temu dna, trochę Antybiotyki i ten często stosowany w zaburzeniach rytmu serca Amiodaron (Cordarex) w celu zwiększenia skuteczności kumaryn / Marcumar®.
Nie bez znaczenia jest również wpływ diety bogatej w witaminę K (hamuje to działanie kumaryny) lub diety ubogiej w witaminę K (konsekwencją jest zwiększona skłonność do krwawień; może to być również spowodowane wpływem działania przeciwzakrzepowego) Choroba jelit, Mogą zostać wywołane zaburzenia trawienia tłuszczów.
U noworodków, których wątroba nie mogą jeszcze wytworzyć wystarczających czynników krzepnięcia i tym, którzy nie mogą wchłonąć wystarczającej ilości witaminy K z mlekiem matki w pierwszych dniach życia, na ogół zaleca się podanie witaminy K przed czwartym tygodniem życia).
Alternatywy dla Marcumar®
Oprócz kumaryn / Marcumar®, najczęściej stosowanymi antykoagulantami są heparyna, którą można podawać tylko dożylnie oraz mini-białko pierwotnie pozyskiwane z pijawek (nazwa naukowa: Hirudo Medicinalis), hirudyna, która jest naładowana ujemnie i wytwarzana w niewielkich ilościach przez organizm (dlatego nie może być wchłaniana przez błonę śluzową jelit) Heparyna to mieszanina dwóch składników cukrowych o różnej strukturze chemicznej (dla zainteresowanych tak zwany disacharyd z glukozaminy i kwasu glukozuronowego).
Działanie przeciwzakrzepowe heparyny polega na 1000-krotnym zwiększeniu (lub przyspieszeniu) działania antykoagulantu naturalnie występującego we krwi, antytrombiny (który w literaturze jest często nazywany w skrócie AT). Sama antytrombina hamuje enzym trombinę, który jest niezbędny do krzepnięcia krwi i sieciuje płytki krwi z fibryną w celu zamknięcia ran, tworząc z nią nieaktywne kompleksy.
Sama heparyna nie jest cząsteczką o jednolitej strukturze, ale występuje w różnych rozmiarach, dzięki czemu można wyróżnić dwie podgrupy o różnych właściwościach i zastosowaniach: Z jednej strony „niefrakcjonowane” heparyny składające się z większych bloków budulcowych (cząsteczka jest od 6000 do 30 000 razy cięższa niż pojedynczy atom wodoru), które są podawane dożylnie w leczeniu zatorowości płucnej, zakrzepicy żył kończyn dolnych i dusznicy bolesnej (patrz powyżej) w celu leczenia przeciwzakrzepowego.
Z drugiej strony istnieją „frakcjonowane” heparyny, znane również jako „niskocząsteczkowe” ze względu na ich mniejszy rozmiar cząsteczek (są one zawsze lżejsze niż 6000 atomów wodoru).
Właściwości chemiczne różniące się od właściwości heparyn wysokocząsteczkowych są przyczyną coraz częstszego stosowania tej grupy leków: wystarczy je tylko raz dziennie wstrzykiwać pod skórę (medyczną: podskórną), dlatego też są regularnie stosowane w warunkach ambulatoryjnych (np. Przez lekarza rodzinnego).
Ponadto niepożądane skutki uboczne są znacznie mniej powszechne: Przykładami tego są, oprócz krwawienia, które może wystąpić w przypadku wszystkich leków przeciwzakrzepowych, zwiększone ryzyko osteoporozy (utraty masy kostnej) i reakcji alergicznych.
Osteoporoza jest ogólnoustrojową chorobą szkieletu, która charakteryzuje się zmniejszeniem masy kostnej i zaburzeniami mikroarchitektury, która może np. zauważalne poprzez samoistnie pojawiające się złamania kości, bez wcześniejszego urazu / wypadku, który byłby w stanie wyjaśnić złamanie / złamanie.
Najlepszą ochroną przed tą chorobą, która dotyczy głównie płci żeńskiej, jest odpowiednia podaż wapnia z pożywieniem (jest to głównie mleko) oraz odpowiednia podaż witaminy D (zalecane jest spożywanie ryb morskich dwa razy w tygodniu ). Ponadto należy zapewnić wystarczającą aktywność fizyczną, ponieważ sprzyja to mineralizacji kości.
Należy unikać długich okresów niedoboru hormonów płciowych; W razie potrzeby estrogeny wymagane do metabolizmu kości można zastosować w ramach hormonalnej terapii zastępczej, np. u kobiet po menopauzie; zostać zastąpiony.
Więcej informacji można znaleźć w naszym temacie: Utrata kości (osteoporoza)
Oprócz osteoporozy, w ostatnich latach coraz częściej obserwuje się reakcje nietolerancji:
Trombocytopenie indukowane przez heparynę lub w skrócie HIT to dwa obrazy kliniczne, w których płytki krwi ulegają zniszczeniu z powodu nieprawidłowego działania układu odpornościowego. W przypadku lżejszych, odwracalnych HIT typu 1, do 30% płytek krwi jest zwykle traconych na początku leczenia heparyną.
Z drugiej strony typ 2, który występuje w ok. 0,5 do 3% od piątego do jedenastego dnia po rozpoczęciu terapii, jest cięższy, często zagrażający życiu: w tym procesie własne białka organizmu, które są tworzone przez komórki układu odpornościowego i które inaczej sieciują się podczas krzepnięcia krwi, niszczą płytki krwi. . Śmiertelnym skutkiem (nawet u 30% pacjentów) jest mniej znaczna utrata płytek krwi (liczba zawarta w mikrolitrach często spada z około 300 000 do poniżej 50 000), ale raczej masowe uwalnianie substancji koagulujących ze ścian naczyń .
Stąd określenie HIT 2 jako „zespół białych skrzepów” pochodzi od: Zatkanie naczyń w tętnicach krwi pozbawionej czerwonych płytek krwi, jak również tworzenie się skrzepów w żyłach nóg i zatorowości płucnej mogą zagrażać życiu.
Aby uniknąć tych powikłań, terapię należy natychmiast przerwać przy pierwszych oznakach ostrzegawczych HIT i kontynuować podając kolejny lek przeciwzakrzepowy.
Hirudyna, która niegdyś pozyskiwana była z pijawek, sprawdziła się, a dziś można ją również wytwarzać metodami inżynierii genetycznej (otrzymane w ten sposób substancje nazywano lepirudyną i desirudyną).
Hirudyna służy do upłynniania krwi zwierząt-żywicieli w przypadku pierścieni o średnicy do 15 cm i kolorze oliwkowozielonym. Stosowanie pijawek w leczeniu wielu różnych chorób było szczególnie rozpowszechnione w medycynie XIX wieku; Dziś jednak pijawka jest objęta ochroną przyrody w Europie i zgodnie z konwencją waszyngtońską o ochronie gatunków można ją łowić tylko za specjalnym zezwoleniem. Jedną z przewag hirudyny w porównaniu z heparynami jest to, że można ją stosować u pacjentów z HIT 2 o szybkim początku działania i jest ogólnie dobrze tolerowana, tak że niepożądane skutki uboczne są bardzo rzadkie.
Wadą jest jednak gorsza kontrola: w przeciwieństwie do heparyn nie ma antidotum, które umożliwiłoby przedwczesne przerwanie leczenia przeciwzakrzepowego (działanie heparyny można zneutralizować przez wstrzyknięcie białka protaminowego uzyskanego z łososia).
Przeczytaj dużo więcej informacji na ten temat pod adresem: Alternatywy dla Marcumar®